Рост и развитие костей
В эмбриональном развитии скелет закладывается как соединительнотканное образование и проходит три стадии развития: 1) перепончатую, 2) хрящевую и 3) костную. Вначале скелет человека представлен мезенхимой, образующей перепончатую структуру скелета. В период внутриутробного развития в костях черепа в перепончатой ткани появляются точки окостенения, которые в дальнейшем не проходят хрящевую стадию развития. Костная ткань постепенно разрастается, особенно после рождения ребенка. Период медленного окостенения обеспечивает изменение формы и объема головки младенца при прохождении через родовые пути матери и увеличение размеров головки ребенка по мере развития мозгового вещества. Все остальные кости проходят через стадию хряща, который обеспечивает рост кости в длину. В период внутриутробного развития в хряще костей скелета появляются точки окостенения, которые начинают разрастаться, и к моменту рождения большая часть хрящевой ткани заменяется костной. В течение первого года жизни окостенение идет медленно. Кости очень нежные и легко принимают неправильную форму (искривление позвоночника) нижних конечностей, если ребенка длительно носить на руках или рано высаживать в кресло, или ставить на ноги. Более активно идет окостенение у детей в возрасте от 1 года до 7 лет. Процесс окостенения очень длительный, протекает в течение всего периода развития организма. У маленьких детей концы длинных костей – эпифизы – длительно остаются хрящевыми. Молодые кости растут за счет хрящей и надкостницы. К моменту окончания роста костей хрящи замещаются костной тканью. За период роста в костях ребенка количество воды и органических веществ уменьшается, а количество минеральных веществ увеличивается. Развитие скелета у мужчин заканчивается в 20–25 лет, у женщин к 20 годам.
На рост и развитие костей оказывают влияние социальные факторы: достаточное питание и витаминизированная пища, занятия физкультурой, пребывание на свежем воздухе и достаточное количество ультрафиолетовых лучей. Немалое значение для развития скелета имеют генетические предпосылки и функции желез внутренней секреции. Нарушение питания, недостаточное количество витаминов в пище, особенно витамина D приводит к ослаблению костно-мышечной ткани, искривлению конечностей (рахит), что также приводит к задержке физического развития ребенка и отставанию в развитии скелета.
Анатомическое соединение костей
Все соединения костей делятся на три группы: 1) неподвижные (непрерывные); 2) малоподвижные (полусуставы) – симфизы и 3) прерывные соединения – синовиальные соединения (суставные).
Неподвижные соединения костей подразделяются на фиброзные, хрящевые и костные.
Фиброзные соединения включают: 1) синдесмозы (соединения при помощи связок и мембран), к которым относятся связки предплечья и голени, дуги позвонко; 2) кости черепа, соприкасающиеся между собой при помощи многочисленных выступов, когда выступы одной кости входят в соответствующие углубления другой кости. Такое соединение костей получило название "шов"; 3) "вколоченное" соединение. Наблюдается при соединении зуба с зубной альвеолой.
К хрящевым соединениям относятся соединения с помощью хрящей: соединение ребер с грудиной, позвонков друг с другом.
Костные соединения наблюдаются между костями основания черепа, костями, составляющими тазовую кость.
К малоподвижным соединениям (симфизам) относятся хрящевые соединения, между которыми имеется узкая щель. Сюда относится лобковый симфиз, который раздвигает тазовые кости при прохождении плода через родовые пути. Малоподвижные соединения наблюдаются в позвоночнике, когда отдельные позвонки меняют свое положение при сгибе, прыжке, беге благодаря наличию между позвонками хрящевых прокладок – дисков. В этих случаях хрящ выполняет функцию амортизатора, смягчая резкие толчки при движении.
Прерывные соединения костей встречаются чаще, они обеспечиваются истинными суставами. Суставами называется такое сочленение, когда головки костей покрыты эластичной хрящевой тканью, легко скользящей по поверхности, обеспечивая движение. Суставная полость представляет собой узкую щель, в которой содержится синовиальная жидкость. Область сочленения костей окружена суставной сумкой (капсулой) из очень плотной соединительной ткани. Наружный, фиброзный, слой капсулы крепкий и прочно соединяет соприкасающиеся кости. Внутренний слой капсулы выстлан синовиальной оболочкой, покрывающей полость сустава, внутри которого находится внутрисуставная (синовиальная) жидкость, обеспечивающая легкое скольжение суставной поверхности. Суставные поверхности редко соответствуют друг другу. Для достижения соответствия в суставной полости в суставах имеется ряд вспомогательных образований: хрящевые диски, мениски, суставные губы. Так, например у височно-нижнечелюстного сустава имеется хрящевой диск, сращенный с капсулой по нижнему краю и разделяющий суставную поверхность на две части. У коленного сустава имеются медиальный (внутренний) и латеральный (наружный) мениски, располагающиеся между суставными поверхностями бедренной и большеберцовой костей. По краю вертлужной впадины тазобедренного сустава имеется большая вертлужная губа, благодаря которой суставная поверхность на тазовой костн углубляется и больше соответствует шаровидной головке бедренной кости. В случаях воспалительного процесса в суставе исчезает синовиальная жидкость, возникает болезненность и затруднение при движении, что получило название артрит и артроз. Неподвижность суставов называется анкилоз.
Классификация суставов
Различают простые (две суставные поверхности) и сложные (более двух суставных поверхностей) суставы. Форма соединяющихся поверхностей обуславливает количество осей, вокруг которых может совершаться движение. В зависимости от этого суставы делятся на одно-, двух– и многоосные. Для этого форму суставной поверхности сравнивают с отрезком тела вращения.
Так, цилиндрический и блоковидные суставы одноосные. К ним относятся атлантоосевой, проксимальный и дистальный лучелоктевой (предплечье). Примером блоковидного сустава являются межфаланговые суставы кисти. К этой группе относится винтообразный сустав плечелоктевого сочленения.
Элипсоидные, мыщелковые и седловидные суставы являются двухосевыми. К эллипсоидным соединениям относится лучепястный сустав; к мыщелковым – коленный и атланто-затылочный; к седловидным – запястно-пястный сустав большого пальца, который характерен только для человека и обусловливает противопоставление большого пальца кисти остальным.
К многоосным суставам относятся шаровидные и плоские суставы, примером которых является плечевой и тазобедренный суставы (шаровидные) и плоские (межзапястные и предплюсне-плюсневые) суставы.
Величина подвижности в суставах зависит от соответствия поверхности (конгруэнтности) и разницы угловых размеров суставных поверхностей сочленяющихся костей. Чем больше разность кривизны суставных поверхностей, тем больше возможный размах движений в данном суставе.
Возрастные и функциональные изменения соединения костей
Синовиальные соединения костей начинают формироваться во 2-3-м месяце внутриутробного развития плода. В этот период начинают образовываться суставные поверхности сочленяющихся костей, суставная полость и другие элементы суставов. К моменту рождения эпифизарная часть кости и места соединения костей представляют собой хрящевую поверхность. В возрасте 6-10 лет происходит уплотнение кости и суставной капсулы, формирование сосудистых сетей и нервных окончаний синовиальной мембраны. В дошкольном возрасте увеличивается количество коллагеновых волокон в фиброзной оболочке суставной капсулы, что приводит к ее утолщению, обеспечивая прочность. Окончательное формирование всех элементов суставов заканчивается в возрасте 13–16 лет.
Возрастные особенности развития костей и костных соединений обусловливают необходимость занятий физкультурой с раннего детского возраста, что придает подвижность суставам и нормализует дыхание и кровоснабжение всего организма. При недостаточной физической нагрузке с возрастом уменьшается подвижность суставов (позвоночника и конечностей), возникают болевые ощущения в суставах и связанных с ними участках тела. У пожилых людей по периферии суставных поверхностей образуются остеофиты (костные выступы). Происходящие анатомические изменения приводят к функциональным изменениям, к ограничению подвижности и уменьшению размаха движений.
Строение скелета
При рассмотрении скелета выделяют: туловище (позвоночный столб, ребра, грудина), конечности, череп.
Позвоночный столб состоит из 31–32 позвонков (рис. 11). В нем 7 шейных позвонков, 12 грудных, 5 поясничных, 5 крестцовых и 2–3 копчиковых. У взрослых людей крестцовые позвонки срослись с копчиковыми, образуя единое сочленение. Позвоночный столб является опорой, стержнем всего туловища. В позвонках различают: тело позвонка, плотное, снаружи – хрящевое, внутри – губчатое. В каждом позвонке различают тело позвонка, боковые, верхние и нижние отростки. Боковые отростки срастаются сзади, образуя отверстие – спинномозговой канал. Верхние и нижние отростки соединяются с выше– и нижележащими позвонками. На месте сращения боковых ребер выделяются остистые отростки, которые хорошо прощупываются под кожей спины. Между позвонками имеются хрящевые прослойки – диски, которые не дают возможности плотно срастаться позвонкам и обеспечивают их подвижность. В спинномозговом канале, образованном отростками позвонков, располагается спинной мозг. На уровне дисков образуются отверстия, через которые выходят периферические нервы.
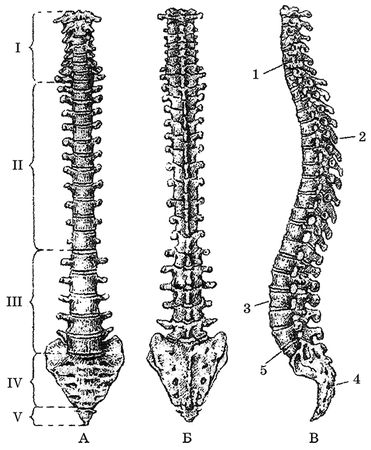
Рис. 11. Позвоночный столб: Вид спереди (А), сзади (Б) и вид сбоку (В). Отделы: I – шейный, II – грудной, III – поясничный, IV – крестцовый, V – копчиковый; 1, 3 – шейный и поясничный лордозы, 2, 4 – грудной и крестцовый кифозы, 5 – мыс.
Особенности шейных позвонков состоят в том, что они небольшие, в каждом из поперечных отростков имеются отверстия, через которые проходят позвоночные артерии, снабжающие кровью головной мозг. Благодаря прямохождению человека 1-й и 2-й шейные позвонки срослись, они сочленяются с костями черепа и несут на себе тяжесть головы. Первый шейный позвонок (атлант) не имеет остистого отростка и не имеет суставных отростков. Вместо них на верхней и нижней поверхности имеются суставные ямки. Верхние ямки обеспечивают сочленение с черепом, нижние – со вторым позвонком. При повороте головы атлант вращается вместе с черепом вокруг выступа 2-го позвонка, который прощупывается под кожей на нижней границе шеи.
12 грудных позвонков соединяются с ребрами. Для этого на боковых поверхностях тел позвонков имеются реберные ямки для сочленения с головками ребер.
5 поясничных позвонков более крупные, чем грудные, и не имеют грудных ямок. Поперечные отростки сравнительно тонкие и длинные. Короткие остистые отростки располагаются почти горизонтально. Строение поясничных позвонков обеспечивает большую подвижность этой части позвоночника. 5 крестцовых позвонков у взрослого человека срослись и образовали крестцовую кость (крестец). Задняя поверхность крестца выпуклая, на ней расположены гребни – места сросшихся отростков позвонков. На боковых частях крестца имеются ушковидные поверхности для соединения с тазовыми костями. В крестцовом канале, являющемся нижней частью позвоночного канала, располагаются периферические нервы ("конский хвост"), которые выходят на поверхность через тазовые (передние) и крестцовые (задние) отверстия в крестце.
Копчик состоит из 2–3 позвонков, сросшихся между собой и с крестцом.
У новорожденного ребенка позвоночный столб почти прямой. Все изгибы позвоночника возникают после рождения ребенка. Так первый изгиб – шейный лордоз (изгиб, направленный выпуклостью вперед) – появляется у ребенка, когда он начинает держать голову (1,5–2 месяца). Грудной кифоз (изгиб, когда выпуклость позвоночника направлена назад) появляется к 6 месяцам – ребенок начинает сидеть. Когда ребенок начинает стоять и ходить, образуется поясничный лордоз, что обусловливает формирование равновесия и большую устойчивость малыша. К году у ребенка имеются все изгибы позвоночника, но они легко поддаются искривлению, т. к. структура связок позвонков еще неустойчивая и легко расслабляется. К 7 годам уже имеются четко выраженные шейные и грудные изгибы, поясничный изгиб фиксируется к 12–14 годам. Изгибы позвоночника появились в связи с прямохождением человека и предохраняют головной мозг от сотрясения при прыжках, беге, ходьбе.
Начало окостенения позвоночника происходит во внутриутробном периоде. После рождения появляются новые точки окостенения. До 14 лет окостеневшими являются только средние части тел позвонков. Полное окостенение происходит к 20–25 годам. Позвоночный столб растет неравномерно. До 1,5 лет преимущественно растут все позвонки, после 1,5 лет относительно замедляется рост шейных и грудных позвонков, а с 10 лет интенсивно начинают расти нижние грудные и поясничные позвонки.
Искривление позвоночного столба в сторону (сколиоз) развивается у детей при физической слабости мышечного аппарата, неправильной посадке за партой или за столом (несоответствие мебели росту ребенка). Длительное сохранение сколиоза приводит к нарушению структуры всего костно-мышечного аппарата и внутренних органов. Раннее выявление сколиоза необходимо для проведения общеукрепляющих и специальных занятий по лечебной физкультуре, нормализации положения тела во время школьных занятий, что даст положительный результат в состоянии ребенка.
Грудная клетка образует костную ограду для органов грудной полости и состоит из грудных позвонков (сзади), ребер (12 пар спереди и с боков) и грудины (спереди). В грудной клетке располагаются сердце, легкие, печень, селезенка и крупные кровеносные сосуды. К костям грудной клетки прикрепляются дыхательные мышцы и мышцы верхнего плечевого пояса. Между ребрами имеются свои межреберные мышцы, обеспечивающие изменение объема грудной клетки во время вдоха и выдоха. Грудина – плоская непарная кость, состоящая из мечевидного отростка (нижняя часть), тела (средняя часть) и рукоятки (верхняя часть). В теле грудины находится губчатое вещество, которое окостеневает к 25–30 годам. Форма грудной клетки в раннем детском возрасте конусообразная. С ростом ребер и увеличением дыхательной функции грудная клетка расширяется и становится бочкообразной. При неправильном положении тела ребенка во время занятий меняет форму и положение мечевидный отросток, что сказывается на состоянии внутренних органов. При выраженной мышечной гипотрофии у ребенка может развиться "куриная" грудь с выпячиванием грудины, что нарушает функции внутренних органов.
Ребра – плоские кости, прикрепляющиеся сзади к позвонкам и спереди к грудине. Соединение ребер с позвонками происходит при помощи реберно-позвоночного сустава (за исключением 11-й и 12-й пары ребер). С грудиной ребра соединяются при помощи суставов и хрящевых соединений. Так, первые ребра срастаются с грудиной при помощи сустава, нижние ребра (с 8 по 12) соединяются между собой при помощи межхрящевых суставов и образуют реберную дугу.
Скелет включает пояс верхних и нижних конечностей
К поясу верхних конечностей относятся скелет свободной конечности, лопатки и ключицы. Лопатки и ключицы располагаются в верхней части грудной клетки, связаны с ребрами, грудиной и позвоночником. Скелет свободной верхней конечности состоит из плечевой кости, подвижно соединенной с лопаткой и ключицей, предплечьем (локтевой и лучевой костью) и костей кисти. В состав кисти входят мелкие кости запястья, пястья и фаланги пальцев. Кости запястья образуют свод, обращенные вогнутостью к ладони. У новорожденного они только намечаются, хорошо заметны к 7 годам. Их окостенение заканчивается к 13–14 годам. К этому времени заканчивается окостенение фаланг пальцев. В связи с этим беглое письмо детям младших классов не удается. Особенное значение у человека приобретает большой палец, который противопоставлен остальным пальцам, обладает большой подвижностью и связан с трудовой деятельностью. Физиологические нагрузки или игра на музыкальном инструменте с раннего возраста задерживает процесс окостенения фаланг пальцев, что приводит к их удлинению и гибкости.
Пояс нижних конечностей состоит из крестца, тазобедренных костей и свободной нижней конечности. Крестец – это сросшиеся крестцовые позвонки. Тазовые кости у новорожденного представляют собой три отдельные косточки (с каждой стороны), которые начинают срастаться к 5–6 годам и заканчивают этот процесс к 17–18 годам. Форма таза у мальчиков и девочек различная: у мальчиков таз более высокий и узкий, у девочек более низкий и широкий, удобный для внутриутробного развития ребенка. У девочек при раннем ношении высоких каблуков или прыжках с большой высоты может наступить неправильное сращении тазовых костей, что приводит к сужению выхода из полости малого таза и, в дальнейшем, может затруднить прохождение плода через родовые пути.
Скелет свободной нижней конечности состоит из бедренной кости, двух костей голени (большой и малой берцовых костей) и костей стопы. Стопа образована костями предплюсны, плюсны и пальцев стопы. Кости бедра и голени самые длинные и плотные, относятся к трубчатым костям, выдерживают вес тела и различные тяжести. Стопа человека состоит из мелких трубчатых костей плюсны и предплюсны, связанных между собой большим количеством плотных связок. Самым сложным является голеностопный сустав, включающий две косточки голени и кости стопы. Удерживает его большое количество различных связок, растяжение или травма которых приводит к значительному повреждению сустава. Стопа человека образует свод, который опирается на пяточную кость и на передние концы костей плюсны. Различают поперечный и продольный своды стопы. Продольный свод стопы присущ только человеку и сформировался с началом прямохождения. У новорожденного ребенка нет свода стопы, она появляется по мере начала ходьбы. По своду стопы равномерно распределяется тяжесть тела, что имеет значение при переносе тяжестей. Свод действует как пружина, смягчая толчки тела при ходьбе. По задней поверхности бедра и голени проходит седалищный нерв, иннервирующий все мышцы нижней конечности. Седалищный нерв спускается на стопу и проходит под сводом, иннервируя мышцы стопы. Необходимо подчеркнуть, что слабые мышцы стопы, длительное ношение мягкой обуви в детском возрасте, длительное стояние на одном месте (профессионально) приводят к уплощению стопы, вызывает боли в икроножной мышце или вызывает быстро наступающее утомление при ходьбе. Для профилактики плоскостопия необходимо рекомендовать детям ходить босиком по траве, по песку, что укрепляет свод стопы. Существуют определенные упражнения для мышц стопы: ходьба на цыпочках, прыжки в длину и высоту, бег, игра в футбол, волейбол и баскетбол, плавание. В тех случаях, когда плоскостопие уже сформировалось, необходимо использовать супинаторы (специальные вкладки в обувь).