Настой из смеси листьев мяты перечной, семян укропа, травы полыни и травы тысячелистника, взятых по 2 части, и соцветий бессмертника песчаного - 3 части. 2 ч. л. смеси залить 2 стаканами кипятка. Настаивать в течение 8 ч. Принимать в течение суток (оказывает противовоспалительное, болеутоляющее, успокаивающее и желчегонное действие). Использовать после снятия холестаза.
Отвар из овсяной соломы. Пить по 1 стакану 4 раза в день как желчегонное средство.
Отвар из зерен овса. 1 стакан сухих чистых зерен раздробить в порошок, просеять через сито и залить 1 л крутого кипятка в эмалированной посуде. Добавить щепотку соли и 2–3 ст. л. сахарного песка. Размешать и поставить на огонь, довести до кипения и, убавив огонь, томить в течение 5 мин. Снять, остудить. Принимать по 0,5–1 стакану 3 раза в день после еды (оказывает желчегонное действие и способствует регенерации гепатоцитов).
Отвар из зерен овса. 1 стакан зерна заварить 1 л кипятка и выпаривать до 1/4 объема взятой жидкости. Принимать по 1/3 стакана 3–4 раза в день (эффективное желчегонное действие).
Настой из кукурузных волосков (рылец). Когда срывают листья, облегающие кукурузный початок, то под ними обнаруживают много волосков, или волокон. Эти волоски и следует заваривать (в чайнике) и пить как чай. Время лечения иногда длится до полугода. Для того чтобы лечение было успешным, кукурузный початок нужно срывать спелым (оказывает желчегонное действие, но назначать желательно после снятия холестаза).
Средства народной медицины, используемые в лечении больных с различными заболеваниями печени (гепатитом, холангиогепатитом, циррозом)
При болях в области печени:
1) знахарское средство от болей в печени. При болях и опухолях в печени надо 0,25 стакана хорошего прованского масла смешать с 0,25 стакана сока грейпфрута. Пить это надо на ночь, не раньше чем через 2 ч после еды, предварительно сделав клизму. Потом лечь в постель на правый бок. Утром повторить клизму. Это можно снова делать через 4–5 дней, по мере надобности;
2) прикладывать к правому подреберью на область печени теплые припарки, лучше из вареного в мундире и размятого горячего картофеля. Смешать 2 ст. л. лепестков шиповника с 0,5 ст. л. меда. Принимать запивая горячим чаем;
3) настой листьев мяты перечной. 20 г измельченных листьев заварить 0,5 стакана кипятка. Настаивать в течение суток, процедить. Выпить в 3 приема в течение дня;
4) порошок из ягод можжевельника обыкновенного. Принимать по 0,25 ч. л. на язык 3 раза в день, ничем не запивать, а смочить слюной и проглотить. Порошок из можжевеловых ягод способствует прекращению всех болей при воспалении желчных путей. Можно также заваривать сухие можжевеловые ягоды (2 ст. л.) в небольшом чайнике на 4 стакана воды и пить как чай;
5) отвар из листьев шалфея лекарственного. При болях в печени хорошо помогает отвар шалфея с медом. 1 ст. л. шалфея заварить 300 мл кипятка, добавить 1 ст. л. с верхом светлого меда. Настаивать в течение 1 ч и выпить натощак.
Противовоспалительные, желчегонные средства, опосредованно уменьшающие болевой синдром:
1) отвар травы зверобоя продырявленного. 1 ст. л. травы залить 1 стаканом кипятка и кипятить в течение 15 мин, процедить. Пить по 0,25 стакана 3 раза в день;
2) отвар из соцветий бессмертника песчаного и листьев трифоли. При воспалении печени взять 25 г соцветий бессмертника песчаного и 25 г листьев трифоли на 2 л холодной кипяченой воды. Упарить до 1 л. Принимать по 50 мл 3 раза в день за 1 ч до еды в течение месяца;
3) настой травы льнянки обыкновенной. 2 ст. л. травы залить 2 стаканами кипятка. Настаивать в течение 2–3 ч. Принимать вечером по 3–4 ст. л. при воспалительных заболеваниях печени и желчного пузыря;
4) подорожник. При болезнях печени рекомендуется съедать 2 раза в день по 4 свежих листа подорожника. За 10 дней болезнь излечивается;
5) отвар травы ромашки собачьей. 1 ч. л. травы заварить 1 стаканом кипятка. Парить в течение 1 ч (не кипятить). Принимать по 1 ст. л. 3 раза в день за полчаса до еды;
6) огурец. При заболеваниях печени и печеночной желтухе применяют отвар из перезрелых плодов и плетей огурца посевного;
7) отвар листьев вербены лекарственной. Взять 15 г листьев на 1 стакан воды, отварить. Принимать по 1 ст. л. через 1 ч. Применять при болезнях печени и селезенки, общей слабости;
8) настой соцветий календулы. 2 ч. л. соцветий заварить 2 стаканами кипятка. Настаивать в течение 1 ч, процедить. Пить по 0,5 стакана 4 раза в день. Обладает желчегонным действием;
9) настой корня девясила высокого. 1 ч. л. измельченного корня залить 1 стаканом кипяченой воды. Настаивать в течение 10 ч, процедить. Пить по 0,25 стакана 4 раза в день за полчаса до еды как желчегонное средство;
10) настой соцветий пижмы. Применять в качестве желчегонного средства;
11) сок плодов рябины сибирской. Принимать по 0,25 стакана 2–3 раза в день за 30 мин до еды как желчегонное средство. Можно также применять свежие плоды рябины - по 100 г 3 раза в день за 20–30 мин до еды;
12) настой листьев или почек березы белой. 2 ст. л. листьев или 1 ст. л. почек залить 500 мл кипятка, добавить немного питьевой соды, чтобы растворились смолистые вещества. Настаивать в течение 1 ч, процедить. Принимать по 0,5 стакана 4 раза в день до еды. Применять для улучшения желчеотделения. Полезно также пить березовый сок по 1 стакану в день;
13) отвар травы репешка обыкновенного. Взять 20 г травы на 1 стакан кипятка. Принимать по 0,25–0,5 стакана 3–4 раза в день, добавляя мед по вкусу. Это одно из лучших средств при болезнях печени и селезенки, оно устраняет запоры (при болезни печени), растворяет камни в почках;
14) трава зверобоя обыкновенного - 20 г, соцветия цмина песчаного - 30 г, кора крушины ломкой - 20 г. 4 ст. л. смеси заварить в 1 л кипятка. Настаивать в течение 10 мин, процедить. Выпить в течение дня за 5 приемов. Кору крушины добавляют в эту смесь для лечения больных с заболеванием печени, страдающих запорами;
15) отвар травы лапчатки гусиной на козьем молоке. Сильное мочегонное средство при болезнях печени;
16) свежий сок травы лапчатки гусиной смешать поровну со свежим соком зеленой ржи. Принимать смесь по 1 ст. л. 3 раза в день как эффективное мочегонное средство при болезнях печени.
Для уменьшения болевого синдрома при циррозе печениТрава хвоща полевого, трава зверобоя продырявленного, корень цикория обыкновенного, трава тысячелистника - по 25 г. 1 ст. л. смеси залить 1 стаканом воды, парить в течение 20 мин, затем кипятить в течение 10–15 мин, процедить. Выпить 1 стакан в течение дня.
Корневище пырея ползучего - 20 г, листья крапивы - 10 г, плоды шиповника - 20 г. 1 ст. л. смеси заварить 1 стаканом кипятка. Настаивать в течение 1 ч. Принимать по 1 стакану 2–3 раза в день.
Женское молоко смешать с белой мукой. Принимать утром натощак и вечером по 1 ст. л.
Листья крапивы двудомной - 10 г, плоды шиповника собачьего - 20 г, корневище пырея ползучего - 20 г. 1 ст. л. смеси варить в 1 стакане воды в течение 10–15 мин. Настаивать 10 мин, процедить. Принимать по 1 стакану 2 раза в день.
Редька с медом. Черную редьку натереть на терке и отжать сок через марлю. 1 л сока редьки смешать с 400 г жидкого меда. Принимать по 2 ст. л. перед едой и перед сном.
Боль в поясничной области
Общая характеристика боли в поясничной области
Боль в поясничной области - наиболее частый симптом, беспокоящий людей в различные периоды их жизни. В быту существует представление о том, что боли в пояснице - это проявление радикулита. Действительно, так называемые пояснично-крестцовые радикулиты и другие заболевания периферической нервной системы часто являются причиной болей в пояснице. Частой, но далеко не единственной. Боли этой локализации могут наблюдаться при заболеваниях других отделов, причем не только периферической, но и центральной нервной системы, заболеваниях внутренних органов (желудочно-кишечного тракта и гепатобилиарной системы, поджелудочной железы, мочевыводящей системы, половых органов и т. д.), кровеносных сосудов, опорно-двигательного аппарата, невротических расстройствах и многих других патологических состояниях.
Боли в пояснице, сопутствующие различным заболеваниям внутренних органов (например, язвенной болезни желудка и двенадцатиперстной кишки, панкреатиту, холециститу, мочекаменной болезни, пиелонефриту и многим другим), называют иррадиирующими, или отраженными. Локализация этих болей обусловлена особенностями вегетативной иннервации внутренних органов (табл. 8).
Таблица 8
Боли в поясничной области
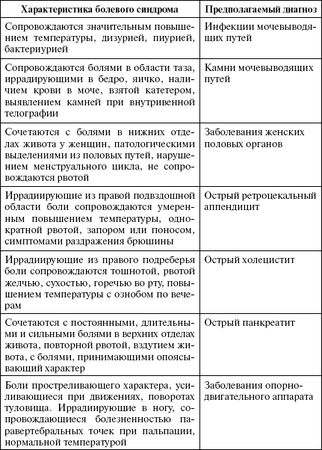
При заболеваниях желудка и поджелудочной железы боль может отдавать в верхние отделы поясницы, обычно с обеих сторон; при болезнях кишечника - в средние отделы поясницы с двух сторон или только слева; при болезнях почек - в средние и нижние отделы поясницы на стороне пораженной почки и даже во внутреннюю поверхность бедра. Иррадиирующие боли носят выраженный характер и трудно поддаются локализации. Они могут имитировать картину люмбаго или дискогенного пояснично-крестцового радикулита.
Однако имеются четкие различия, позволяющие отличить отраженные боли от заболеваний пояснично-крестцового отдела периферической нервной системы. Главные из них - клинические проявления основного заболевания.
При язвенной болезни желудка или двенадцатиперстной кишки больные обычно жалуются на тошноту, рвоту, изжогу, чего не бывает при радикулитах. Приступы почечной колики, возникающие при перемещении сформировавшегося камня или кристаллов солей по мочеточнику, сопровождаются учащенным мочеиспусканием с резью, тошнотой, рвотой, вздутием живота.
Особенно мучительны и нестерпимы боли при панкреатитах (воспалениях поджелудочной железы), сопровождающиеся общим тяжелым состоянием, повышением температуры тела, вздутием живота. Боль обычно носит опоясывающий характер и иррадиирует в нижние задние отделы грудной клетки и поясницу. (Типичную характеристику болей см. в соответствующем разделе.)
Распространение болей в поясницу при заболеваниях внутренних органов может имитировать клиническую картину пояснично-крестцовых радикулитов, особенно если основные признаки заболевания слабо выражены или вовсе отсутствуют. У одного и того же больного может быть сочетание отраженных болей в поясницу и болей вследствие заболеваний пояснично-крестцового отдела периферической нервной системы.
Особенно часто возникают боли в пояснице при заболеваниях органов малого таза (матки, придатков, предстательной железы, семявыводящих протоков, прямой кишки). Это прежде всего обусловлено анатомической близостью указанных органов к пояснично-крестцовым отделам периферической нервной системы.
Боли в пояснице могут наблюдаться при неправильном положении матки во время беременности, а также у тех женщин, которые с целью предохранения от беременности прерывают половой акт.
Клиническая характеристика боли в поясничной области при различных заболеваниях
Остеохондроз
Основной и наиболее частой причиной болей в спине и пояснице является остеохондроз позвоночника.
Остеохондроз - это дегенеративно-дистрофическое заболевание позвоночника, в первую очередь межпозвонковых дисков, сопровождающееся их деформацией, уменьшением высоты, расслоением. Наиболее часто остеохондроз локализуется в нижнешейных, верхнегрудных и нижнепоясничных отделах позвоночника. Распространен остеохондроз очень широко и к 40-летнему возрасту обнаруживается у большинства людей в той или иной степени. Причины, приводящие к возникновению и развитию остеохондроза, недостаточно изучены. Большое значение имеют наследственная предрасположенность, возрастные изменения в межпозвонковых дисках, их острые или хронические травмы, нарушения сегментарного кровообращения.
В патогенезе остеохондроза важную роль играют изменения пульпитного ядра, в частности его дегидратация, которая ведет к потере диском амортизационных функций, изменению условий нагрузки на фиброзное кольцо и к его постепенному разрушению.
В развитии остеохондрозов различают несколько периодов. Каждый из них характеризуется определенными анатомо-морфологическими изменениями в диске, смежных телах позвонков и в межпозвонковых суставах.
В первом периоде образуются трещины во внутренних слоях фиброзного кольца и в студенистом ядре. Ядро начинает проникать в эти трещины и раздражать нервные окончания в периферических слоях фиброзного кольца и в сдавленной задней продольной связке. Клинически этот период проявляется более или менее постоянными болями в пораженном отделе позвоночника либо прострелами. Этому периоду свойствен ряд рефлекторно-болевых синдромов: плечелопаточный болевой синдром, синдром грушевидной мышцы, синдром судорожного стягивания икроножных мышц, боли в области сердца.
Второй период связан с дальнейшим раздражением фиброзного кольца и ухудшением фиксации позвонков между собой. Появляется несвойственная позвоночнику подвижность (псевдоспондилолистез в поясничном отделе, подвывих - в шейном). В целом это состояние характеризуется как нестабильность позвоночника. В клинической картине преобладают боли в том или ином отделе позвоночника, усиливающиеся при неудобных или длительно сохраняемых позах (чаще физических нагрузках), ощущение дискомфорта.
Затем следует период разрыва фиброзного кольца (третий период). Студенистое ядро выдавливается (пролабирует) за пределы фиброзного кольца, и образуется грыжа диска. Пролабирование происходит чаще в сторону позвоночного канала, при этом сдавливаются корешки спинномозговых нервов, сосуды, спинной мозг, что раздражающе действует на рецепторы задней продольной связки.
Патологическая импульсация из данной зоны, как и на других стадиях процесса, приводит к мышечно-тоническим, нервно-сосудистым и дистрофическим рефлекторным проявлениям заболевания. Им способствует импульсация из соответствующих межпозвонковых суставов, в которых развивается дистрофический процесс в условиях сближения смежных позвонков. Клинически синдром в этот период характеризуется то выраженной фиксированной деформацией пораженного отдела в форме кифоза, лордоза или сколиоза, то недостаточной фиксацией, что сопровождается более четкими явлениями выпадения со стороны сдавливаемых корешков, сосудов или спинного мозга.
Четвертый (заключительный) период характеризуется распространением дегенеративного процесса на желтые связки, межостистые связки и другие образования позвоночника. Продолжается процесс уплощения межпозвонкового диска, в нем начинается рубцевание, и в конечном счете может наступить фиброз. Продолжается развитие деформирующего артроза в межпозвонковых и полулунных суставах. Эпидуральная жировая ткань превращается в жировую клетчатку, аналогичную подкожной жировой клетчатке. Между желтыми связками и твердой оболочкой спинного мозга развиваются рубцы. Клиническая картина в этот период может быть достаточно пестрой, поскольку отдельные диски поражены в разной степени.
При неосложненном течении остеохондроза фиброз диска может означать достаточно стойкую ремиссию в течении заболевания. Остеохондроз на разных стадиях может сочетаться с проявлениями деформирующего спондилеза.
Неврологические проявления в какой-то степени зависят от периода остеохондроза, а также развиваются в связи с рядом иных вертебральных и особенно экстравертебральных факторов.
Симптомы. В течении заболевания различают стадии обострения и ремиссии. Стадия обострения в свою очередь делится на фазу прогрессирования, стационарную и фазу регрессирования.
Дегенеративное поражение межпозвонкового диска наиболее часто встречается среди других поражений позвоночника и клинически протекает тяжело. Часто приводит к неврологическим нарушениям, возникающим вследствие сдавливания нервных корешков остеофитами или задними выпячиваниями межпозвонковых дисков.
В поясничном отделе позвоночника наиболее часто встречаются различные аномалии развития, что располагает к раннему развитию дегенеративных изменений.
Симптоматика поясничного межпозвонкового остеохондроза сложна, многообразна и зависит от степени выраженности дегенеративного процесса, локализации его в сегментах позвонка и распространенности.
Начальная стадия поясничного межпозвонкового остеохондроза имеет скудные клинические признаки. Больные жалуются на умеренные боли в пояснице, возникающие или усиливающиеся при движении, наклоне вперед, физической нагрузке, длительном пребывании в одном положении. Боли иррадиируют в ягодичную область, бедро, пах и голень.
В течение 1–2 лет (иногда до 10 лет) боли локализуются в пояснично-крестцовой области. В дальнейшем они распространяются в ягодичную область, в ногу, чаще на одной стороне. Больные отмечают тяжесть, скованность и тугоподвижность в поясничном отделе позвоночника. На ранней стадии заболевания осмотр больного не позволяет определить какие-либо нарушения. Осанка в норме, деформаций нет, поясничные физиологические лордозы не нарушены, мышцы не изменены. В некоторых случаях отмечается напряжение мышц спины.
Заболевание медленно прогрессирует, дегенеративные изменения появляются в новых сегментах позвонка и охватывают другие позвонки. Периоды активации процесса наблюдаются все чаще и становятся все более продолжительными. При обострении нередко можно отметить кратковременное незначительное повышение температуры тела или увеличение СОЭ до 30 мм/ч.
Отмечаются болезненность при постукивании по остистым отросткам IV и V поясничных позвонков, слабость в мышцах ног (особенно в икроножных), спазм мышц спины. При вовлечении в патологический процесс III–IV поясничных нервных корешков больной ощущает боли при сгибании в коленном суставе, лежа вниз лицом, т. е. при натяжении бедренного нерва.
Поражение V поясничного корешка сопровождается болями, иррадиирующими в наружную часть ноги до стопы. Может возникать потеря чувствительности наружной части ноги, икроножных мышц и трех средних пальцев стопы.
Сдавливание сакральных нервных корешков приводит к нарушению чувствительности и слабости в обеих ногах, реже - к нарушению акта дефекации и мочеиспускания.