темно-бордового цвета. Поверхность их часто бывает гладкой или бугристой, типа тутовой ягоды. Иногда полипы напоминают своим строением цветную капусту (ворсинчатые полипы) и представляют переплетающиеся папиллярные выросты различной толщины, длины и высоты. Полипы бывают одиночные и множественные.
О полипозе желудка говорят в случаях, когда их невозможно сосчитать. Полипы локализуются преимущественно в пилорическом отделе, реже – в теле и еще реже – проксимальном отделе желудка. Диаметр полипов варьирует от нескольких миллиметров до 5 см. По форме они могут быть шаровидными, овальными, реже сосочкообразными, грибовидными, в виде цветной капусты. Опухоль может свисать на ножке в просвет желудка или быть расположенной на широком основании.
Аденоматозные полипы относят к предраковому заболеванию желудка, так как высока частота их малигнизации. Гиперпластические – представляют начальную стадию аденом, возникновение в них рака тоже возможно. Наиболее вероятна малигнизация полипов больших размеров. Озлокачествление полипов тела и кардии желудка происходит чаще (50–65 %), чем малигнизация полипов, локализующихся в его антральном отделе (25–35 %).
Из неэпителиальных доброкачественных опухолей желудка более часто встречаются миомы и фибромиомы, значительно реже – ангиомы, липомы или прогнобластомы – субмукозные опухоли из ткани поджелудочной железы.
Внешний вид полипов весьма разнообразен. Обычно они выглядят как округлые опухоли различных размеров, как правило, от 0,5 до 5–7 см. Полипы могут иметь широкое основание, иногда же они бывают подвижными вследствие того, что вытягивают слизистую в виде ножки и имеют узкое основание. Если полип на ножке находится вблизи привратника, то вследствие чрезмерной подвижности он может "нырять" в двенадцатиперстную кишку и даже вызывать непроходимость ее. Чаще всего полипы располагаются в пилороантральной части желудка. Значительно реже они встречаются в проксимальном отделе желудка, т. е. в кардии или дне желудка.
Миомы возникают из циркулярных или продольных мышц стенки желудка и чаще локализуются в его дистальной части. Они растут очень медленно. Миомы могут расти кнаружи от стенки желудка и превращаться в громадные опухолевые узлы, причем иногда они весьма подвижны, но могут и срастаться с соседними органами. Эти опухоли нередко осложняются кровотечением, в том числе и тяжелым, они склонны к распаду и даже к прорыву в брюшную полость.
Чаще всего фиброма локализуется на задней стенке желудка. Фибромы бывают 2 видов: твердые и мягкие, губкообразные, эластической консистенции.
Столь же редко описываются в литературе невриномы, опухоли из нервной ткани. Эти опухоли делят на ганглионевромы, неврофибромы и невриномы (шванномы). Они обычно исходят из ауэрбаховского и мейснеровского сплетения. Невриномы, так же как и другие доброкачественные опухоли бывают малигнизированными и рецидивируют после иссечения, поэтому операцией выбора при невриномах является резекция желудка. При прорастании неврином через слизистую оболочку желудка может образоваться язва, при этом часто наблюдается кровотечение.
Прогнобластомы – своеобразные субмукозные опухоли желудка, состоящие из ткани поджелудочной железы. Некоторые авторы считают эти образования добавочной поджелудочной железой в стенке желудка. Встречаются прогнобластомы исключительно редко.
К числу особенно редких опухолей желудка неэпителиального ряда относятся липомы. Эти опухоли бывают различных размеров, начиная от горошины, кончая образованием весом в несколько килограммов. Так же как и миомы, различают наружные, субсерозные липомы и внутренние – субмукозные. Наличие нормальной кислотности обычно подтверждает субмукозный характер доброкачественной опухоли, ибо полипы, как правило, сопровождаются ахилией.
Фибромы, миомы и липомы отличаются медленным ростом, располагаются в толще стенки желудка, не прорастая слизистой оболочки. Однако при значительных размерах опухоли они вызывают сдавление интрамуральных сосудов и нервов, что приводит к распаду тканей и кровотечению (миомы).
Клиническая картина и данные объективного исследования
Клиническая картина доброкачественных опухолей желудка пестра и зависит от величины опухоли и ее расположения. Опухоли больших размеров вызывают чувство тяжести и переполнения после еды, отрыжку и рвоту, особенно при расположении опухоли в выходном отделе желудка или начальной части двенадцатиперстной кишки, даже вызывая полный стеноз. Указанные симптомы в сочетании с кровотечением сходны с признаками рака. В отличие от злокачественных доброкачественные опухоли растут значительно медленнее, не вызывают кахексии, интоксикации, редко приводят к гипохромной анемии.
Лабораторная и инструментальная диагностика
В настоящее время основными диагностическими методами являются рентгенологическое исследование и фиброгастродуоденоскопия (ФГДС) с биопсией. При рентгенологическом исследовании желудка (применяют контрастирование барием) выявляют дефект наполнения округлой или овальной формы с четкими ровными контурами. При ворсинчатой опухоли (полипе) дефект наполнения имеет изъеденные расплывчатые контуры. Смещаемость дефекта наполнения наблюдается в тех случаях, когда полип имеет ножку. При ФГДС с биопсией берут несколько кусочков ткани, а при неясной картине, при аденоматозных полипах для исследования целесообразно удалить весь полип (выполнить эндоскопическую полипэктомию).
Окончательный диагноз возможен только после полипэктомии, проведения цитологического и гистологического исследования макропрепарата.
Лечение
Аденоматозный полип независимо от его величины и локализации удаляют путем эндоскопической электроэксцизии. Если при морфологическом исследовании удаленного полипа выявлена его малигнизация, то показана радикальная операция, как при раке. При распространенном полипозе желудка показана субтотальная резекция или гастрэктомия в пределах здоровых тканей.
Тестовые задания для самоконтроля
Выберите один или несколько правильных ответов .
1. К предраковым заболеваниям относятся:
1) хроническая язва желудка;
2) язва 12-перстной кишки;
3) синдром Мэллори-Вейсса;
4) сифилис желудка;
5) кардиоспазм.
2. Гистологическая структура опухоли при экзофитном раке желудка чаще всего представлена:
1) аморфным раком;
2) слизистым раком;
3) железистоэпидермоидным раком;
4) недифференцированным раком;
5) аденокарциномой.
3. Наиболее частой локализацией специфического отдаленного метастаза рака желудка является:
а) позвоночник;
6) печень;
в) пупок;
4) кости;
5) головной мозг.
4. Наиболее характерной жалобой при раке выходного отдела желудка является:
1) рвота пищей, съеденной накануне;
2) желтуха;
3) дисфагия;
4) боль в спине;
5) диарея.
5. При экзофитном раке кардии T2N1M0 показана:
1) субтотальная проксимальная резекция желудка с лимфодиссекцией в объеме D2;
2) обходной гастроэнтероанастомоз;
3) гастростомия по Кадеру;
4) гастрэктомия с лимфодиссекцией в объеме D2;
5) субтотальная дистальная резекция желудка с лимфодиссекцией в объеме D2.
6. Риск развития рака желудка имеется при:
1) сифилисе желудка;
2) кардиоспазме;
3) язве 12-перстной кишки;
4) синдроме Мэллори-Вейсса;
5) резекции желудка в анамнезе.
7. Гистологически эндофитный рак желудка чаще всего бывает:
а) плоскоклеточным раком;
6) аденокарциномой;
в) низкодифференцированным раком;
г) железистоэпидермоидной карциномой;
д) перстневидноклеточным раком.
8. К радикальным операциям не относится:
1) гастростомия;
2) субтотальная дистальная резекция желудка;
3) субтотальная проксимальная резекция желудка;
4) гастрэктомия;
5) комбинированная гастрэктомия с резекцией; нижнегрудного отдела пищевода.
9. Наиболее частым симптомом при раке тела желудка является:
1) дисфагия;
2) рвота пищей, съеденной накануне;
3) диарея;
4) анемия;
5) желтуха.
10. Операция, показанная при раке тела желудка T3N1M0 это:
1) пробная лапаротомия;
2) гастростомия по Витцелю;
3) обходной гастроэнтероанастомоз;
4) гастрэктомия с лимфодиссекцией в объеме D2;
5) проксимальная субтотальная резекция желудка с лимфодиссекцией в объеме D2.
11. К предраковым заболеваниям относятся:
1) хронический гиперацидный гастрит;
2) сифилис желудка;
3) полипы желудка;
4) кардиоспазм;
5) синдром Мэллори-Вейсса.
12. Из каких слоев стенки развивается рак желудка:
1) серозной оболочки;
2) мышечного слоя;
3) подслизистого слоя;
4) слизистой оболочки;
5) из всех слоев.
13. Наиболее частой локализацией отдаленных метастазов рака желудка является:
1) головной мозг;
2) позвоночник;
3) яичники;
г) печень;
д) кости.
14. Наиболее частым симптомом при раке выходного отдела желудка является:
а) слюнотечение;
б) осиплость голоса;
в) отрыжка тухлым;
г) дисфагия;
д) поперхивание.
15. При раке кардии T4N2M1 показана:
1) пробная лапаротомия;
2) гастростомия;
3) резекция 2/3 желудка;
4) гастрэктомия;
5) субтотальная дистальная резекция желудка.
16. К каким опрециям относится дистальная субтотальная резекция желудка при раке его выходного отдела стадии T3N2M0:
1) радикальным;
2) симптоматическим;
3) паллиативным;
4) диагностическим;
5) пробным.
17. Признаки неоперабельного рака желудка:
1) пальпируемая опухоль;
2) желудочное кровотечение;
3) прорастание опухоли в поперечно-ободочную кишку;
4) наличие Вирховского метастаза;
5) анемия.
18. Фикальные признаки, которые можно обнаружить у больных раком желудка:
а) пальпируемая опухоль;
6) увеличенная бугристая печень;
в) асцит;
г) метастаз в области пупка;
д) гидроторакс.
19. Для доброкачественных опухолей желудка характерны следующие признаки:
а) быстрый рост;
б) метастазирование;
в) бессимптомное течение;
4) изъязвление;
5) кровотечение.
20. При раке выходного отдела желудка T4N2M1 показана следующая операция:
1) пробная лапаротомия;
2) гастрэктомия;
3) субтотальная проксимальная резекция желудка;
4) субтотальная дистальная резекция желудка;
5) гастроэнтероанастомоз по Вёльфлеру.
21. Какие клинические проявления характерны для раннего рака желудка:
1) боли в животе;
2) диспептические явления;
3) похудание;
4) кровотечение;
5) никаких клинических проявлений.
22. Наиболее злокачественным течением обладает:
а) экзофитный рак;
6) блюдцеобразный рак;
в) инфильтративный рак;
г) рак из язвы;
д) смешанная форма рака.
23. К паллиативным операциям не относится:
1) гастростомия;
2) гастрэктомия;
3) еюностомия
4) гастроэнтеростомия по Вёльфлеру;
5) ушивание перфорации опухоли желудка.
24. Наиболее характерной жалобой при раке кардии является:
1) боль в спине;
2) рвота пищей, съеденной накануне;
3) дисфагия;
4) диарея;
5) желтуха.
25. При экзофитном раке выходного отдела желудка T3N1M1 показана следующая операция:
1) гастрэктомия с лимфодиссекцией в объеме D2;
2) субтотальная проксимальная резекция желудка с лимфодиссекцией в объеме D2;
3) субтотальная дистальная резекция желудка с лимфодиссекцией в объеме D2;
4) гастростомия;
5) обходной гастроэнтероанастомоз.
Рекомендуемая литература
Основная
Хирургические болезни / ред. Кузин М. И. 3-е изд., перераб. и доп. М.: Медицина, 2002.
Дополнительная
Рязанов А. А. Рак желудка. М., Медицина, 1978.
Хирургические болезни пищевода и кардии / Под ред. Проф. П.Н. Зубарева и проф. В. М. Трофимова. СПб.: Издательство Фолиант, 2005. 208 с.
Черноусое А.Ф., Поликарпов С. А., Черноусое Ф.А. Хирургия рака желудка. Москва. ИЗДАТ, 2004. 336 с.
Юдин С. С. Этюды желудочной хирургии. М.: БИНОМ. Лаборатория знаний, 2003. 423 с.
Цирроз печени и портальная гипертензия
Эта область патологии печени включает в себя не столько острые и хронические воспалительные заболевания (вирусные, бактериальные, паразитарные) и метаболические расстройства (химические, лекарственные, иммунные и др.), сколько их последствия, включающие морфологические, сосудистые и функциональные изменения всего органа. Их можно охарактеризовать как исход ранее перенесенных заболеваний печени и других систем (например сердечнососудистой или эндокринной), длительного воздействия эндогенных или экзогенных токсинов. Между самим заболеванием или интоксикацией, запустившими процесс дегенерации печеночной ткани и формированием цирроза печени, может пройти значительное время. Иногда причинный фактор установить не удается, и тогда говорят о криптогенной или неизвестной причине заболевания. К наиболее часто встречающимся дегенеративным заболеваниям печени относят цирроз печени, жировой гепатоз и поликистозную трансформацию печени. В этом разделе будут коротко изложены медицинские аспекты цирроза печени.
Анатомия и физиология печени
Печень – самый большой внутренний орган человека. Ее средние размеры составляют: фронтальный – 25–30 см, сагиттальный – 12–20 см и каудальный – 6-10 см. Масса печени – от 1300 до 1800 г или 2–3 % от массы тела взрослого человека. В норме она занимает пространство от пятого межреберья до реберной дуги, преимущественно располагаясь справа от средней линии. Печень имеет две поверхности: выпуклую диафрагмальную и вогнутую висцеральную, которые, сходясь, образуют острые края. Она почти целиком покрыта висцеральной брюшиной и удерживается под правым куполом диафрагмы связками.
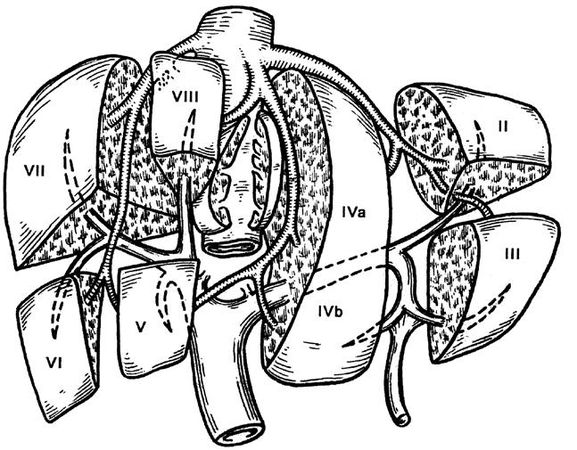
Рис. 71. Сегментарное строение печени по Куино. (Приводится по: В. А. Вишневский и соавт. Операции на печени. Руководство для хирургов. М., 2003)
Под брюшиной находится тонкая фиброзная оболочка – глиссонова капсула, которая с нижней стороны проникает в паренхиму печени, образуя ее ворота. От ворот печени отходит печеночно-двенадцатиперстная связка, которая содержит воротную вену, печеночную артерию, желчные протоки, лимфатические сосуды и нервы. Условно печень разделена на 2 доли и 8 сегментов (рис. 71).
Под сегментом печени понимают участок ее паренхимы, окружающий ветвь воротной вены третьего порядка и соответствующие ей ветвь печеночной артерии и желчный проток.
Кровь к печени поступает из двух источников: по воротной вене и по печеночной артерии, а оттекает по печеночным венам. Ежеминутно через печень протекает 1,5 л крови, при этом 70–75 % ее поступает из воротной вены и 25–30 % из печеночной артерии. Давление в печеночной артерии составляет 120 мм рт. ст., в воротной вене – 8-12 мм рт. ст., в печеночных венах – до 5 мм рт. ст. Портальная кровь в отличие от венозной крови кавальной системы содержит продукты расщепления пищи и токсические вещества, всосавшиеся в кишечнике.
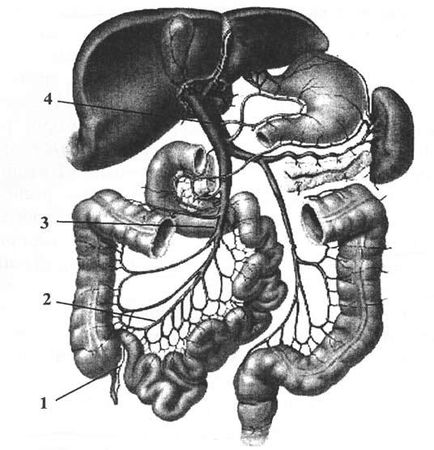
Рис. 72. Формирование воротной вены: 1 – v. ileocolica; 2 – v. mesenterica superior; 3 – v. lienalis; 4 – v. mesenterica inferior; v. portae. (Приводится по: В. М. Седов)
Общая печеночная артерия берет начало от чревного ствола и представляет сосуд диаметром 5–7 мм. На уровне верхнего края привратника она делится на желудочно-двенадцатиперстную артерию и собственную печеночную артерию. Последняя делится на правую и левую ветви, идущие к соответствующим долям печени. От собственной, или общей, печеночной артерии отходит правая желудочная артерия, а от правой ветви – пузырная артерия, кровоснабжающая желчный пузырь.
Длина воротной вены (v. portae) обычно 4–8 см, диаметр – 11–14 мм.
Начальный отдел воротной вены расположен позади головки поджелудочной железы. Основными сосудами, формирующими ствол воротной вены, являются верхняя брыжеечная, селезеночная и нижняя брыжеечная вены (рис. 72).
По воротной вене в печень поступает венозная кровь от органов желудочно-кишечного тракта, поджелудочной железы, селезенки и внепеченочных желчных путей. Основной поток крови из портальной системы проходит через печеночную ткань и впадает в нижнюю полую вену (v. cava inferior). Однако имеются внепеченочные венозные сосуды, впадающие в верхнюю и нижнюю полые вены (портокавальные анастомозы). При нарушении венозного кровотока через печень по этим анастомозам в значительной степени осуществляется отток крови из портальной системы. Наибольшее значение имеют следующие сосудистые связи (рис. 73):
Наиболее важное значение имеют анастомозы левой желудочной вены и коротких вен желудка с венами пищевода. Они связаны через венозное сплетение подслизистого слоя кардиального отдела желудка, абдоминального и нижнегрудного отделов пищевода. При портальной гипертензии отток крови по этим сосудам идет в непарную и полунепарную вены, впадающие в верхнюю полую вену. Стойкое увеличение портального давления свыше 260–280 мм вод. ст. приводит к варикозному расширению вен пищевода и кардиального отдела желудка, ято является частой причиной желудочно-кишечных кровотечений (об этом подробнее будет сказано далее).
Нижняя брыжеечная вена связана с внутренними подвздошными венами через подслизистое венозное сплетение прямой кишки. В норме отток крови от верхней трети прямой кишки осуществляется верхней прямокишечной веной – притоком нижней брыжеечной вены, а от дистальных отделов – средней и нижней прямокишечными венами, являющимися притоками подвздошных вен (система нижней полой вены). При портальной гипертензии отток крови от левой половины толстой кишки происходит через раскрывшиеся венозные анастомозы, среднюю и нижнюю прямокишечные вены в подвздощные вены. Клинически у таких больных могут наблюдаться геморроидальные кровотечения.
В результате незаращения или спонтанной реканализации пупочной вены идет переток портальной крови в поверхностные эпигастральные вены, которые при этом варикозно расширяются. Отток из поверхностных вен брюшной стенки происходит в верхние и нижние эпигастральные вены, впадающие соответственно во внутренние грудные вены (система верхней полой вены) и в наружные подвздошные вены (система нижней полой вены). Усиление венозного рисунка передней брюшной стенки носит название "головы медузы".