2) травматические (травматическое повреждение головки плода в момент родов);
3) смешанные, гипоксически-травматические поражения центральной нервной системы.
Этиология. К повреждающим факторам антенатального периода относят: внутриутробные инфекции; обострения хронических заболеваний матери; интоксикации; действие различных видов излучения; генетическую обусловленность.
Наиболее частыми причинами являются: гипоксия плода и новорожденного, а также тесно связанная с ней внутричерепная родовая травма, являющиеся следствием заболеваний матери или плода (патологическое течение беременности, родов, аномалии плаценты, пуповины и пр.), а также недоношенность и незрелость плода с различными нарушениями его жизнедеятельности в первые дни жизни.
При остром прекращении поступления кислорода к плоду (асфиксия) или при повторном его ограничении различной продолжительности (хроническая гипоксия) в организме возникают нарушения гомеостаза, изменения сосудистой и мембранной проницаемости, что ведет к развитию отечно-геморрагического и гипертензионно-гидроцефального синдромов. Вторично возникающие расстройства дыхательной и сердечно-сосудистой деятельности усугубляют нарушения обменных процессов и увеличивают расстройства центральной и периферической гемодинамики, создавая предпосылки к внутричерепному кровоизлиянию.
Кратковременное гипоксическое состояние плода и новорожденного не всегда сопровождается резким нарушением мозгового и периферического кровообращения, ограничиваясь развитием функциональных расстройств. Хроническая гипоксия приводит к глубоким изменениям метаболизма нервных клеток, их деструкции и резкому нарушению общей и мозговой гемодинамики, следствием чего являются поражения ЦНС.
Клиника. Условно выделяют несколько клинических периодов развития заболевания.
Острый период (первые 7-10 дней). Изменения ЦНС проявляются преимущественно общемозговыми нарушениями. Симптомы локального поражения мозга клинически могут быть неотчетливыми, что не исключает более позднего развития выраженных неврологических изменений. По степени тяжести неврологических расстройств выделяют три клинические формы: легкую, среднетяжелую, тяжелую.
При легкой форме оценка по шкале Апгар 7–6 баллов, изменения ЦНС функционального характера – синдром повышенной возбудимости: двигательное и эмоциональное беспокойство, усиление рефлексов, мелкоразмашистый тремор век, рук, подбородка, непостоянный мелкоразмашистый горизонтальный нистагм, нерезкое сходящееся косоглазие. Клинические симптомы обычно исчезают на 2-3-й неделе жизни.
При среднетяжелой форме асфиксия более 5 мин, оценка по шкале Апгар 5 баллов, указания на отягощенный акушерский анамнез. Отмечается синдром общего угнетения или гипертензионно-гидроцефальный синдром.
Синдром угнетения ЦНС может возникнуть не сразу, а на 3-5-й день жизни: резкое угнетение активных движений и рефлексов в течение 1–1,5 недель, мышечная гипотония (первые 5 дней), сменяющаяся гипертонией мышц туловища и конечностей (1–2 мес.), дети вздрагивают на любой раздражитель (до 1–2 мес.), возможны судороги (на 1-й неделе жизни), парез конечностей. Наблюдается локальная неврологическая симптоматика – птоз, расходящееся косоглазие, нарушение сосания, парез лицевого нерва (1–2 мес.), горизонтальный нистагм (1–2 мес.). Вегетативно-висцеральные симптомы характеризуются тахи– и брадикардией, тахи– и брадипноэ, желудочно-кишечными дискинезиями (1–2 мес.).
При гипертензионно-гидроцефалъном синдроме – симптомы возбуждения и ликворо-циркуляторные изменения: беспокойство, гиперестезия, тремор, усиление рефлексов. Появляется локальная симптоматика: симптом Грефе, сходящееся косоглазие, горизонтальный нистагм; цианоз, акроцианоз, одышка, нарушение терморегуляции, желудочно-кишечные дискинезии, лабильность пульса. Характерен пронзительный крик в дневные и ночные часы. Отмечается расхождение швов черепа, увеличение размеров головки на 1–3 см. Перечисленные симптомы наблюдаются в течение 1–2 мес.
Тяжелая форма характеризуетя развитием прекоматозного и коматозного состояния. Оценка по шкале Апгар 1–4 балла.
У недоношенных детей чаще отмечается синдром общего угнетения.
Ранний восстановительный период (11 дней-4 мес.). Выраженность общемозговых симптомов уменьшается. Обнаруживаются очаговые знаки: симптом "заходящего солнца", косоглазие, нистагм. У недоношенных детей с массой при рождении более 1700 г может отмечаться синдром повышенной возбудимости.
Основные синдромы раннего восстановительного периода – это синдром двигательных нарушений (мышечная гипотония или гипертония, парезы и параличи, гиперкинезы); гидроцефальный синдром (увеличение окружности головы, расхождение швов, увеличение и выбухание родничков, расширение венозной сети на лбу, висках, волосистой части головы, преобладание размеров мозгового черепа над размерами лицевого); вегетовисцеральный синдром (мраморность и бледность кожных покровов, преходящий акроцианоз, холодные кисти и стопы, расстройства терморегуляции, желудочно-кишечные дискинезии, лабильность сердечно-сосудистой и дыхательной систем и т. д.).
Особого внимания требуют недоношенные дети с мало-симптомным течением заболевания. Повреждение мозга у них становится очевидным лишь в 3–5 мес.
Поздний восстановительный период (от 4 мес. до 1–2 лет). Постепенно происходит нормализация мышечного тонуса, статических функций. Полнота восстановления зависит от степени поражения ЦНС в перинатальный период.
Период остаточных явлений (после 2 лет). Детей можно разделить на две группы: первая – с явными психоневрологическими расстройствами (около 20 %), вторая – с нормализацией неврологических изменений (около 80 %). Тем не менее, нормализация неврологического статуса не может быть равноценна выздоровлению.
Диагноз основывается на данных анамнеза (социально-биологические факторы, состояние здоровья матери, течение беременности и родов) и клинических данных и подтверждается инструментальными исследованиями. Широко используются нейросонография, рентгенологические исследования черепа, позвоночника, при необходимости – КТ и МРТ.
Перинатальные поражения нервной системы у детей дифференцируют с врожденными пороками развития, наследственными нарушениями обмена веществ, чаще аминокислот (проявляются только через несколько месяцев после рождения), рахитом.
Лечение. Выделяют терапию острого и восстановительного периодов.
В остром периоде (после проведения реанимационных мероприятий) основные принципы лечения следующие: ликвидация отека мозга – проводится дегидратационная терапия (маннитол, ГОМК, альбумин, плазма, лазикс, дексаметазон и др.); ликвидация или профилактика судорожного синдрома (седуксен, фенобарбитал, дифенин); снижение проницаемости сосудистой стенки (витамин С, рутин, кальция глюконат); улучшение сократительной способности миокарда (препараты калия, магния, панангин); нормализация метаболизма нервной ткани и повышение ее устойчивости к гипоксии (глюкоза, дибазол, альфатокоферол, актовегин); создание охранительного режима, покоя, краниоцеребральной гипотермии, кормление грудным молоком, при необходимости – кормление через зонд.
В восстановительном периоде проводится посиндромная терапия, а также лечение, направленное на улучшение трофики поврежденных тканей ЦНС: стимулирующая терапия (витамины В1, В6, церебролизин, АТФ, экстракт алоэ); ноотропы (пирацетам, фенибут, пантогам, энцефабол, когитум, глицин, лимонтар, биотредин, аминалон и др.); ангиопротекторы (кавинтон, циннаризин, трентал, танакан, сермион, инстенон); седативная терапия (седуксен, фенобарбитал, радедорм).
Физические методы реабилитации: массаж, упражнения в воде, физиотерапия (электрофорез) могут применяться уже с 7-10-го дня жизни.
Дети с перинатальными поражениями ЦНС должны находиться под наблюдением невролога. Необходимы периодические курсы лечения по 2–3 мес. (2 раза в год в течение нескольких лет).
Асфиксия новорожденного
Асфиксия новорожденного – симптомокомплекс, характеризующийся отсутствием дыхания, нерегулярными или неэффективными дыхательными движениями при рождении, у ребенка с наличием сердечной деятельности.
Различают первичную (при рождении) и вторичную (в первые часы и дни жизни) асфиксию новорожденного.
Этиология. Причины первичной асфиксии новорожденного: острая и хроническая гипоксия плода, перинатальная патология ЦНС, резус-несовместимость крови матери и плода, внутриутробная инфекция, закупорка дыхательных путей плода или новорожденного слизью, околоплодными водами (аспирационная асфиксия), пороки развития плода. Способствующими факторами являются: экстрагенитальные заболевания беременной (сердечно-сосудистые, тяжелые заболевания легких, выраженная анемия, сахарный диабет, тиреотоксикоз, инфекционные болезни и др.), отягощенный акушерский анамнез матери. Вторичная асфиксия может развиться вследствие аспирации, пневмопатий, родовой травмы головного и спинного мозга, врожденных пороков сердца, легких, мозга.
Асфиксия – это удушье, остро возникающий патологический процесс, вызванный различными причинами, в основе которых лежит недостаток кислорода в крови (гипоксемия) и тканях (гипоксия) и накопление в организме углекислоты (гиперкапния) и других кислых продуктов обмена веществ, что приводит к развитию метаболического ацидоза. Патологический ацидоз увеличивает проницаемость сосудистой стенки и клеточных мембран, что приводит к расстройству кровообращения, нарушению процессов свертывания крови, кровоизлияниям в различные органы, одновременно развиваются отек и дистрофические изменения в клетках всех органов и систем. Клетки организма теряют способность поглощать кислород.
Клиника. В соответствии с Международной статистической классификацией болезней и проблем, связанных со здоровьем (10-й пересмотр, 1995), выделяют асфиксию новорожденного среднюю (синюю) и тяжелую (белую); оценка по шкале Апгар на 1-й минуте после рождения соответственно 7–4 и 3–0 баллов. В клинической практике принято различать три степени тяжести асфиксии: легкую (оценка по шкале Апгар на 1-й минуте после рождения 7–6 баллов), средней тяжести (5–4 балла) и тяжелую (3–1 балл). Общая оценка 0 баллов свидетельствует о клинической смерти.
Степень тяжести асфиксии определяют в первую минуту после рождения ребенка по шкале Апгар. У здорового новорожденного общая сумма баллов по шкале Апгар на 1-й минуте жизни составляет 8-10.
Таблица 1
Шкала Апгар
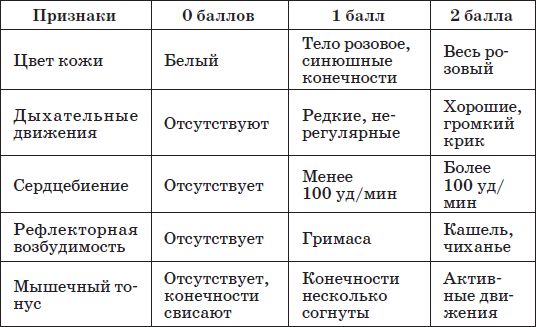
Легкая степень асфиксии – новорожденный делает первый вдох на первой минуте после рождения, но дыхание ослаблено, отмечаются акроцианоз и периоральный цианоз, некоторое снижение мышечного тонуса. Асфиксия средней тяжести – первый вдох происходит в течение первой минуты после рождения, дыхание ослаблено (регулярное или нерегулярное), крик слабый, часто брадикардия, но может быть и тахикардия, мышечный тонус и рефлексы снижены, кожа цианотичная, иногда преимущественно в области лица, кистей рук и стоп, пуповина пульсирует. Тяжелая асфиксия – дыхание нерегулярное (отдельные вдохи) либо отсутствует, ребенок не кричит, иногда стонет, брадикардия, в ряде случаев аритмия, мышечная гипотония или атония, рефлексы отсутствуют, кожа бледная (спазм периферических сосудов), пуповина не пульсирует; часто развивается надпочечниковая недостаточность. Общая оценка 0 баллов свидетельствует о клинической смерти.
Окончательную тяжесть асфиксии диагностируют не в родзале, а по окончании раннего неонатального периода. У новорожденных, перенесших асфиксию, развивается пост-гипоксический синдром в первые часы и дни жизни. Его основное проявление – поражение ЦНС. У каждого третьего ребенка, родившегося в состоянии асфиксии средней тяжести, наблюдаются нарушения мозгового кровообращения I–II степени, у всех детей, перенесших тяжелую асфиксию, – II–III степени. Выделяют две группы осложнений: ранние, развивающиеся в первые часы и сутки жизни, и поздние – с конца первой недели жизни и далее. Среди ранних осложнений, помимо поражений мозга (отек, внутричерепные кровоизлияния, некрозы), особенно часты гемо-динамические (сердечная недостаточность, легочная гипертензия), почечные, легочные (отек, кровотечения, синдром аспирации мекония, пневмония и др.), желудочно-кишечные (парезы, некротизирующий энтероколит), геморрагические (анемия, тромбоцитопения). Среди поздних осложнений превалируют инфекционные (пневмонии, менингит, сепсис, некротизирующий энтероколит и др.) и неврологические (гидроцефальный синдром, гипоксически-ишемическая энцефалопатия).
Диагноз основывается на оценке состояния ребенка по шкале Апгар на 1-й и 5-й мин жизни, исследовании кислотно-основного состояния (КОС), электролитов и газов крови, измерении АД, данных ЭКГ, ЭхоЭГ.
Лечение. Дети, родившиеся в асфиксии, нуждаются в реанимационной помощи. Основные принципы лечения асфиксии новорожденных: восстановление самостоятельного адекватного дыхания и устранение гипоксии – восстановление проходимости дыхательных путей, согревание ребенка, ИВЛ (искусственная вентиляция легких) с подачей кислорода; ликвидация нарушений центральной и периферической гемодинамики; коррекция метаболических нарушений; коррекция энергетического баланса.
Алгоритм первичной помощи новорожденному, родившемуся в асфиксии, включает несколько этапов. I этап реанимации начинается с отсасывания катетером содержимого полости рта в момент рождения головки или сразу после рождения ребенка. Если дыхание отсутствует, надо провести нежную, но активную тактильную стимуляцию – щелкнуть ребенка по подошве или энергично обтереть его спину. Ребенка принимают в стерильные подогретые пеленки, быстро переносят на реанимационный столик под источник лучистого тепла. При укладывании головной конец ребенка должен быть несколько опущен. Доношенный ребенок отделяется от матери сразу после рождения, а недоношенный – через 1 мин. В конце I этапа реанимации оценивают дыхание ребенка. При отсутствии или нерегулярном самостоятельном дыхании через 20 секунд после рождения, брадикардии (менее 100 сердечных сокращений в 1 мин) переходят ко II этапу реанимации (восстановление внешнего дыхания). Проводят вентиляцию легких с помощью маски и дыхательного мешка. Частота – 30–50 вдохов/мин. При аспирации околоплодных вод, потребовавшей санации трахеи, неэффективности масочной ИВЛ в течение 1 мин, подозрении на диафрагмальную грыжу, неадекватном самостоятельном дыхании у ребенка, гестационный возраст которого менее 28 недель, проводят интубацию трахеи и ИВЛ через эндотрахеальную трубку.
Если частота сердечных сокращений менее 80 в 1 мин, на фоне ИВЛ начинают закрытый массаж сердца (III этап реанимации), а в случае его неэффективности в течение 30 секунд в вену пуповины или эндотрахеально вводят раствор адреналина (1:10 000) в дозе 0,1–0,3 мл/кг (возможно повторное введение через каждые 5 мин). При сохраняющейся брадикардии (менее 80 сердечных сокращений в 1 мин) и подозрении на гиповолемический шок и декомпенсированный метаболический ацидоз на фоне продолжающейся ИВЛ и закрытого массажа сердца в вену пуповины вводят один из растворов для восполнения объема циркулирующей крови (например, 5 % раствор альбумина, изотонический раствор хлорида натрия в дозе 10 мл/кг в течение 5-10 мин) и 4 % раствор гидрокарбоната натрия (4 мл/кг не быстрее чем за 2 мин). После восстановления дыхания, сердечной деятельности и стабилизации состояния ребенка его переводят в палату интенсивной терапии отделения новорожденных. Объем лечебных мероприятий и их продолжительность определяются состоянием ребенка.
Важное значение имеет уход. Ребенку обеспечивают покой, головке придают возвышенное положение. Детей, перенесших легкую асфиксию, помещают в кислородную палатку; детей, перенесших асфиксию средней тяжести и тяжелую, – в кувез. В связи с возможностью осложнений со стороны ЦНС за детьми, родившимися в асфиксии, после выписки из родильного стационара устанавливают диспансерное наблюдение педиатра и невропатолога.
Гемолитическая болезнь новорожденных
Этиология. Гемолитическая болезнь новорожденных (ГБН) развивается преимущественно в результате несовместимости крови матери и плода по резус-фактору (Rh-фактору) или групповым антигенам, реже – по другим антигенным системам из-за их меньшей иммуногенности.
Резус-конфликт возникает, если у резус-отрицательной женщины плод имеет резус-положительную кровь.
Резус-фактор, содержащийся в эритроцитах плода, попадая через плаценту в кровь матери, вызывает образование резус-антител. Часть этих антител переходит через плаценту в кровь плода и вызывает агглютинацию и гемолиз эритроцитов. Прямой зависимости между высоким титром резус-антител у матери и тяжестью гемолитической болезни у новорожденных нет. ГБН у новорожденных при резус-несовместимости развивается обычно после второй беременности либо в случае сенсибилизации женщины в результате переливаний резус-положительной крови.
АВО-конфликт развивается при наличии О (I) группы крови у женщины, а у плода – А (II) (в /3 случаев) или В (III) (в /3 случаев). При несовместимости крови по системе АВО обычно страдают дети уже при первой беременности.
Существует мнение, что гемолитическая болезнь новорожденных по системе АВО развивается не реже, а даже чаще, чем по резус-фактору, но протекает в большинстве случаев легче, и ее нередко не диагностируют.
Клиника. Различают отечную (2 %), желтушную (88 %), анемическую (10 %) формы заболевания.
Самая тяжелая – отечная форма, развивается внутриутробно. Ребенок погибает до рождения или рождается в крайне тяжелом состоянии с распространенными отеками, часто недоношенным и умирает в первые минуты или часы после рождения. Характерен внешний вид новорожденного: восковидная бледность, иногда легкая желтушность или цианотичность кожных покровов, лунообразное лицо, общий отек подкожной клетчатки, гепатоспленомегалия, живот большой, бочкообразный, свободная жидкость в полостях (плевральной, перикардиальной, брюшной), кровоподтеки, петехии.
В крови отмечаются резкое снижение содержания гемоглобина (менее 100 г/л) и эритроцитов (1,5–1,7 10/л и менее), эритробластоз, лейкоцитоз, высокий ретикулоцитоз, нормобласты, миелоциты.