Для снижения уровня гомоцистеина в крови целесообразно применять комплекс витаминов группы В (фолиевую кислоту, витамины В6 и В12). Прием фолиевой кислоты для снижения содержания гомоцистеина в крови впервые предложил L. Brattstrom в 1988 г., доказав, что высокие дозы фолатов (фолиевой кислоты) способны устранять гипергомоцистеинемию. В настоящее время принято считать оптимальным для коррекции гипергомоцистеинемии назначение комплекса из фолиевой кислоты, витаминов В6 и В12.
Фармацевтическая компания "Алтайвитамины" совместно с группой ведущих российских ученых под руководством чл. – кор. РАМН доктора медицинских наук профессора З. С. Баркагана впервые в России разработали препарат "Ангиовит", специально предназначенный для коррекции гипергомоцистеинемии. Он производится в таблетках, покрытых защитной оболочкой, каждая из которых содержит 5 мг фолиевой кислоты, 4 мг витамина В6 и 0,006 мг витамина В12. Препарат прошел доклиническую и клиническую апробацию, был зарегистрирован в Фармкомитете РФ и рекомендован Минздравом РФ для применения в кардиологической и терапевтической практике. Проведенные широкие клинические исследования свидетельствуют о высокой терапевтической эффективности и полной безопасности препарата "Ангиовит" при лечении больных с сердечно-сосудистой патологией.
Курс лечения препаратом проводится при гипергомоцистеинемии или по клиническим показаниям. Взрослый пациент принимает по 1 таблетке утром и вечером в течение 2 мес. Затем, обычно в течение 4 мес., пациентам рекомендуют поддерживающую (уменьшенную) дозировку препарата (1 таблетка через день).
Кроме того, при лечении пожилых больных со стенокардией следует учитывать сопутствующие заболевания, способные повысить потребность миокарда в кислороде или снизить снабжение миокарда кислородом. К таким заболеваниям относятся анемия, инфекции, гипертиреоз, аритмии.
Препараты, применяемые для фармакотерапии стенокардии у гериатрических больных, идентичны таковым для молодых пациентов. Однако физиологические изменения, происходящие по мере старения, и множественная сопутствующая патология приводят к изменению фармакодинамики лекарственных средств и более частому развитию побочных эффектов. Это требует дифференцированного подхода к назначению и дозировке лекарственного препарата, а также регулярного врачебного наблюдения.
Препараты, которые не рекомендуется назначать больным для лечения стенокардии. К настоящему времени известна бесполезность или нет доказательств эффективности кратковременного и длительного применения при стенокардии таких групп препаратов, как витамины и антиоксиданты, женские половые гормоны, рибоксин, АТФ, кокарбоксилаза.
Критерии эффективности лечения. Врач может реально оценить лишь собственно антиангинальное действие препаратов. Для этого следует рекомендовать больным вести дневник и регистрировать в нем количество приступов стенокардии, перечень и дозы принимаемых лекарств, а также общий уровень своей физической активности. По динамике этих показателей можно судить об эффективности назначенного лечения. Антиангинальную терапию считают эффективной, если удается стенокардию устранить полностью или перевести больного в I ФК из более высокого класса при сохранении хорошего КЖ.
При неэффективности медикаментозного лечения ИБС показано (при возможности осуществления) оперативное лечение: чрескожная ангиопластика коронарных артерий или аортокоронарное шунтирование (стентирование). Отдаленные результаты хирургического лечения свидетельствуют об улучшении выживаемости по сравнению с лекарственной терапией, хотя внутриоперационные осложнения и летальные исходы встречаются несколько чаще, чем у больных молодого возраста.
Результаты оперативного лечения зависят от своевременного проведения коронарной ангиографии.
Хирургические методы лечения
Аортокоронарное шунтирование (АКШ) как метод лечения используется на протяжении более 30 лет. В качестве шунта применяют вены бедра или голеней, а при маммарно-коронарном шунтировании – внутреннюю грудную артерию. Недостатком венозных шунтов является высокая частота окклюзии (так называемая артериолизация шунта), которая составляет 20 – 25 % через 5 лет и достигает 40 % через 10 лет. А недостатком артериального шунта (внутренняя грудная артерия) является стабильность, ограниченность объемной скорости кровотока. С целью профилактики атеросклероза шунта рекомендуют длительную терапию антитромбоцитарными средствами. В артериальных шунтах атеросклероз развивается медленно и даже через 10 – 20 лет после операции частота их окклюзии остается очень низкой. АКШ приводит к значительному улучшению состояния больных. В течение 5 лет после оперативного вмешательства приступы стенокардии отсутствуют примерно у 80 % больных. В нескольких рандомизированных исследованиях сравнивалось влияние АКШ и медикаментозной терапии на выживаемость больных ИБС. Оперативное лечение более значительно, чем медикаментозная терапия, улучшало прогноз у больных групп высокого риска (поражение ствола левой коронарной артерии, трех коронарных артерий в сочетании с дисфункцией левого желудочка, двух или трех коронарных артерий при наличии стеноза ствола левой коронарной артерии > 75 %).
Транслюминальная пластика (ТЛП) коронарных артерий у больного ИБС была впервые проведена в 1977 г. Преимущества ее перед АКШ включают в себя меньшую травматичность и смертность, более короткий срок госпитализации, быстрое восстановление активности, возможность повторных вмешательств. Однако во многих случаях ТЛП провести нельзя, а вмешательство сопровождается значительным риском повторного стеноза (30 – 40 % в течение 6 мес.) и риском острой окклюзии коронарной артерии во время операции (последний значительно снизился в последние годы).
Стентирование. В настоящее время транслюминальная баллонная ангиопластика коронарных сосудов дополняется стентированием. Стент – специальная металлическая конструкция, соответствующая геометрии сосуда и предотвращающая его окклюзию. Чтобы на поверхности стента не образовывались тромбы, его "пропитывают" гепарином – веществом, обладающим противосвертывающими свойствами.
В любом случае вопросы лечения (как медикаментозного, так и хирургического) решает врач совместно с больным на основе взаимного доверия, изучения истории всей жизни пациента, показаний и противопоказаний к терапии и определения прогноза.
Дифференцированный подход при назначении антиангинальной терапии предполагает учет стадии, тяжести заболевания, наличия осложнений, сопутствующих заболеваний, факторов риска, что позволяет избежать полипрагмазии, развития нежелательных эффектов.
Немедикаментозный компонент вторичной профилактики
Фармакотерапию ИБС у пожилых пациентов можно дополнить немедикаментозными методами лечения.
Борьба с факторами риска. Ключевым моментом, направленным на достижение целей вторичной профилактики при ИБС, является воздействие на факторы риска, лежащие в основе атеросклеротического поражения коронарных артерий. Влияние на факторы риска подразумевает:
– обязательное прекращение курения;
– тщательный контроль АД и нормализацию его уровня;
– тщательный контроль гликемии при сахарном диабете;
– соблюдение диеты и нормализацию веса;
– систематическое выполнение физических упражнений и тренирующие нагрузки по 30 – 40 мин 2 – 3 раза в неделю.
В зависимости от функционального класса для больных ИБС можно выбрать виды и интенсивность обычной физической активности (ходьба, подъем по лестнице, перенос тяжестей, половая активность), домашние виды работ и работы на садовом участке.
Артериальная гипертония
Артериальная гипертония (АГ) – состояние, при котором систолическое артериальное давление (АД) составляет 140 мм рт. ст. и более и/или диастолическое АД – 90 мм рт. ст. и более у лиц, которые не получали гипотензивную терапию.
В Российской Федерации, как и во всем мире, артериальная гипертония (гипертензия) остается одной из самых актуальных проблем кардиологии. Это связано с тем, что АГ, во многом обусловливающая высокую сердечно-сосудистую заболеваемость и смертность, характеризуется широкой распространенностью и в то же время отсутствием адекватного контроля в масштабе популяции. Даже в странах с высоким уровнем организации здравоохранения этот показатель сегодня не превышает 25 – 27 %, в то время как в России артериальное давление контролируется должным образом лишь у 5,7 % мужчин и 17,5 % женщин.
Проведенные в мире широкомасштабные популяционные исследования наглядно продемонстрировали, что эффективное лечение АГ снижает риск сердечно-сосудистой заболеваемости и смертности, а также позволили количественно оценить влияние на прогноз соотношения АД с другими факторами риска. На основании этих данных разработаны новые классификации АГ, определены целевые уровни снижения АД при антигипертензивной терапии, а также произведена стратификация уровней риска развития сердечно-сосудистых осложнений у больных с АГ. В результате многоцентровых проспективных исследований были сформулированы принципы немедикаментозной и лекарственной терапии, оптимальные режимы лечения, в том числе в особых популяциях больных. На этой основе экспертами Всемирной организации здравоохранения (ВОЗ) и Международного общества по проблемам артериальной гипертензии (МОГ) было подготовлено руководство по диагностике, профилактике и лечению АГ (рекомендации ВОЗ/МОГ, 1999 г.). На основе международных стандартов и Доклада экспертов ВНОК по артериальной гипертонии (ДАГ-1, 2000), с учетом национальных медицинских традиций, особенностей терминологии, экономических условий и социальных факторов, Всероссийское научное общество кардиологов (ВНОК) в 2001 г. разработало и опубликовало первую версию Российских рекомендаций по профилактике, диагностике и лечению АГ; в 2004 г. вышла вторая версия. Позже были получены новые данные, требующие пересмотра рекомендаций. В связи с этим по инициативе Российского медицинского общества по АГ (РМОАГ) и ВНОК в 2008 г. разработаны новые рекомендации по диагностике и лечению АГ.
В основу легли рекомендации по лечению АГ Европейского общества по артериальной гипертонии (ЕОГ) и Европейского общества кардиологов (ЕОК) 2007 г., результаты крупных российских исследований по проблеме АГ. Как и в предшествующих версиях, величина АД рассматривается как один из элементов системы стратификации общего (суммарного) сердечно-сосудистого риска. При оценке общего сердечно-сосудистого риска учитывается большое количество переменных, но величина АД является определяющей в силу своей высокой прогностической значимости. При этом величина АД является наиболее регулируемой переменной в системе стратификации. Как показывает опыт, эффективность действий врача при лечении каждого конкретного пациента и достижение успехов по контролю АД среди населения страны в целом в значительной степени зависят от согласованности действий и терапевтов, и кардиологов, что обеспечивается единым диагностическим и лечебным подходом. Именно эта задача рассматривалась при подготовке рекомендаций.
По определению экспертов ВНОК, "АГ является величайшей в истории человечества неинфекционной пандемией", так как она определяет структуру сердечно-сосудистой заболеваемости, а значит – и смертности населения. Введено такое понятие в медицинской науке, как гипертензиология.
Данные большинства как одномоментных, так и проспективных исследований, проведенных на популяциях с различными географическими, культурными и социально-экономическими характеристиками, показали прямую связь артериального давления с возрастом.
Артериальная гипертензия встречается более чем у 40 % взрослого населения развитых стран мира и является одной из самых частых причин развития жизненно опасных осложнений. Достаточно сказать, что каждый третий вызов "скорой" – по поводу гипертонического криза. Любая форма АГ в старшей возрастной группе является основным фактором развития таких грозных осложнений, как мозговой инсульт, инфаркт миокарда, сердечная и почечная недостаточность. В течение последних 20 лет в России смертность от основных осложнений АГ (ишемической болезни сердца и мозгового инсульта) увеличивается.
Частота АГ нарастает с возрастом. Распространенность АГ в России составляет 39,2 % среди мужчин и 41,1 % среди женщин, а у лиц старше 60 лет частота ее достигает 62 % у мужчин и 72,6 % у женщин (Оганова Р. Г. [и др.], 2000). Женщины лучше мужчин информированы о наличии у них заболевания (58,9 % против 37,1 %), чаще лечатся (46,7 % против 21,6 %), в том числе эффективно (17,5 % против 5,7 %).
Согласно классификации ВОЗ/МОАГ (1999), отказ от возрастных норм АД – один из фундаментальных выводов, полученных методами доказательной медицины в последние годы. Целевой уровень АД – 140/90 мм рт. ст. (табл. 16).
Bulpitt С. с соавт. выделяют следующие причины вторичной АГ у пожилых:
1. Лекарственные:
– кортикостероиды;
Таблица 16
Классификация АГ, принятая экспертами ВОЗ и МОГ в 1999 г.
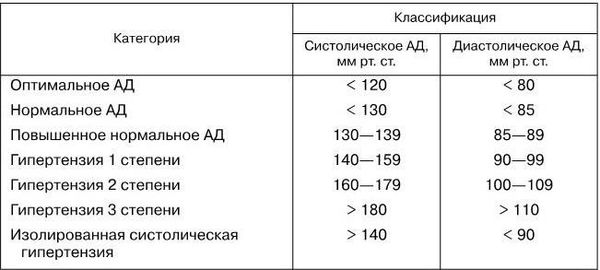
– гормонозамещающая терапия эстрогенами;
– нестероидные противовоспалительные препараты;
– эрготамин;
– антигистаминные препараты.
2. Почечные:
– стеноз почечных артерий;
– пиелонефрит;
– гломерулонефрит;
– обструктивная нефропатия;
– анальгетическая нефропатия;
– поликистоз почек;
– болезни соединительной ткани.
3. Эндокринные:
– синдром Кона;
– синдром Кушинга;
– феохромоцитома;
– акромегалия;
– гиперпаратиреоидизм.
4. Неврологические:
– повышенное внутричерепное давление.
5. Другие:
– алкоголь;
– коарктация аорты;
– псевдогипертензия.
Особенности проявления артериальной гипертонии у пожилых людей
Особенности проявления:
– высокая распространенность АГ, особенно изолированной систолической;
– давность заболевания;
– скудность субъективных симптомов;
– выраженная функциональная недостаточность мозга, сердца, почек;
– высокий процент осложнений (инсульт, инфаркт, сердечная недостаточность);
– гипокинетический тип гемодинамики;
– увеличение общего периферического сопротивления;
– частое выявление гипертонии "белого халата";
– возможность псевдогипертонии;
– высокая частота ортостатических реакций;
– меньшая частота симптоматических гипертоний (кроме реноваскулярной атеросклеротического происхождения);
– высокое пульсовое АД;
– высокая солечувствительность АД;
– высокая частота метаболических нарушений (дислипидемия, сахарный диабет, подагра);
– частый прием НПВП, сопровождающийся повышением АД.
Самая частая форма АГ у лиц пожилого и старческого возраста – изолированная систолическая артериальная гипертензия (ИСАГ). По определению экспертов ВОЗ, ИСАГ – это общий термин, используемый для характеристики всех больных с высоким систолическим артериальным давлением (САД), равным или превышающим 140 мм рт. ст. при нормальном или несколько сниженном (< 90 мм рт. ст.) ДАД.
Методами доказательной медицины в последние годы получены убедительные данные о том, что ИСАГ является одним из самых главных предикторов сердечно-сосудистых осложнений у лиц пожилого возраста: увеличивает смертность от сердечно-сосудистых патологий в 2 – 5 раз (в частности, частоту инсульта в 2,5 раза) и общую смертность на 51 % по сравнению с лицами той же возрастной группы, имеющими нормальное артериальное давление (АД) (исследования SYST-EUR, Stop Hypertension I, II).
В настоящее время ИСАГ рассматривается как одно из проявлений гипертонической болезни (ГБ). Однако она имеет свои особенности гемодинамических и гуморальных механизмов развития.
Патогенез ИСАГ. Одним из основных патогенетических факторов ИСАГ являются возрастные изменения сосудов – снижение эластичности и растяжимости артерий вследствие отложения в них коллагена и эластина, гликозаминогликанов, кальция. Эти морфологические изменения, происходящие с сосудистой стенкой, схожи, но не идентичны с атеросклеротическими. Кроме того, важную роль в патогенезе ИСАГ играет эндотелиальная дисфункция, развивающаяся и прогрессирующая с возрастом. Существенные изменения при ИСАГ наблюдаются со стороны почек: вследствие уменьшения клубочкового кровотока, уменьшения скорости клубочковой фильтрации изменяется модулирующая роль ренин-ангиотензиновой системы в регуляции водно-солевого гомеостаза. Эти факторы определяют повышенную солечувствительность у больных ИСАГ. Кроме того, с возрастом снижается чувствительность барорецепторов аорты, уменьшается число и чувствительность β2-адренорецепторов, опосредующих вазодилатацию, что наряду с задержкой Na и Н2О ведет к повышению вазоконстрикторного тонуса в крупных артериях и к увеличению периферического сосудистого сопротивления.
Особенности патогенеза ИСАГ отражаются на ее клинических проявлениях. Отличительными чертами АГ у пожилых являются высокая вариабельность АД, нарушение физиологических суточных циркадных ритмов АД (типы "non-dipper", "night-peaker"), склонность к ортостатическим реакциям, увеличение скорости утреннего подъема АД. Особенности течения ИСАГ свидетельствуют о высоком риске осложнений этого вида АГ.
Осложнения ИСАГ. Главной угрозой для лиц пожилого возраста с ИСАГ является развитие острого нарушения мозгового кровоснабжения – инсульта. Методами доказательной медицины установлена жесткая связь САД с риском развития коронарных, мозговых и почечных осложнений. При этом связь частоты инсульта с уровнем САД наибольшая, она значительно больше связи этого показателя с риском развития инфаркта миокарда, снижение САД на 10 – 12 мм рт. ст. сопровождается снижением риска инсульта на 39 %, а инфаркта миокарда – на 16 %.