Если попытка медикаментозного восстановления ритма не увенчалась успехом, то нужен будет электрический разряд. Эта процедура называется электрической кардиоверсией и происходит, как правило, в условиях стационара. Кардиоверсия – безболезненная (выполняется под наркозом), действенная и неопасная процедура, количество осложнений при умелых действиях даже меньше, чем при введении противоаритмических средств.
В мае 2013 года в стационар была доставлена 92-летняя пациентка, которая жаловалась на приступ сердцебиения, сопровождавшийся тяжелой одышкой. На ЭКГ регистрировалась мерцательная аритмия с частотой сердечных сокращений около 170 ударов в минуту. Приступы бывали и ранее, пациентка справлялась с ними самостоятельно, принимая кордарон, но в этот раз она сразу вызвала скорую помощь из-за одышки. Несмотря на возраст пациентки, я принял решение о необходимости экстренной электроимпульсной терапии. Процедура прошла успешно, ритм был восстановлен с первой же попытки, самочувствие стало хорошим. Для профилактики приступов был назначен постоянный прием кордарона по стандартной схеме. Наблюдение продолжается.
Если попытка нормализации ритма осуществляется с помощью лекарств, то нередко пациенты чувствуют существенное облегчение от замедления частоты сердечных сокращений, что далеко не всегда говорит о прогрессе. Помните: восстановление ритма – качественный, а не количественный процесс. Если приступ купирован полностью, пульс становится четким и ритмичным. Некоторые пациенты даже отмечают, что наполнение пульса меняется к лучшему при восстановлении ритма. Если дискомфорт в груди и тахикардия уменьшились, но при этом промежутки между ударами пульса остались разными, значит, приступ не снят и опасность осложнений сохраняется. Малейшие сомнения являются показанием для повторного вызова врача и регистрации ЭКГ.
Один из моих пациентов, наблюдающийся по поводу гипертонической болезни, поехал на дачу. Вечером он колол дрова, затем выпил около 200 г водки и вскоре после этого лег спать. Ночью он проснулся от учащенного сердцебиения. Вызванная бригада скорой помощи сняла ЭКГ и диагностировала первый в жизни больного приступ мерцательной аритмии. После введения новокаинамида частота пульса снизилась почти до нормы, но аритмия сохранялась. Бригада уехала. Это обычная тактика скорой помощи – противоаритмические препараты могут проявить свое действие в течение нескольких часов, находиться рядом с больным все это время необязательно. Если приступ не проходит, пациенты вызывают скорую повторно через некоторое время.
Больной чувствовал себя хорошо до вечера следующего дня, когда вновь появился легкий дискомфорт в груди, намного менее выраженный, чем в начале приступа. Утром он попросил меня снять ЭКГ, которая выявила продолжающийся приступ мерцательной аритмии. Поскольку время позволяло (48 часов с момента возникновения приступа еще не прошло), пациент был экстренно госпитализирован, и ритм был восстановлен с помощью электроимпульсной терапии.
Для профилактики был назначен кордарон, и в течение 7 лет приступы практически не рецидивировали либо проходили самостоятельно. Однако в конце 2014 года ситуация повторилась – приступ затянулся, пациент этого не заметил и обратился ко мне только через неделю. Учитывая неплохую переносимость аритмии, нормальную частоту пульса и большой риск восстановления ритма, было принято решение "оставить" пациента с постоянной формой аритмии, назначив необходимые препараты. Наблюдение продолжается и на данный момент (сентябрь 2016 года), самочувствие пациента хорошее.
Итак, 48 часов – это время, после которого приступ купировать нельзя. Тромбы успели сформироваться и при восстановлении ритма могут вызвать инсульт. Если вы обратились к врачу по истечении этого срока, вам будет назначен препарат для разжижения крови (обычно варфарин). Обязательно проводится ЭХО-кардиограмма – УЗИ сердца, которая позволяет, во-первых, увидеть размеры камер сердца и оценить перспективы удержания нормального ритма, а во-вторых, заметить тромб в ушке левого предсердия, для чего используется датчик, который вводится через пищевод.
Если левое предсердие не расширено или его размеры близки к норме, а тромбов в нем нет, можно попробовать восстановить ритм с помощью плановой электроимпульсной терапии.
Если купировать приступ не удается либо есть противопоказания для этой процедуры, мерцательная аритмия переходит в постоянную форму. Эта патология лечится с большим трудом и требует серьезного подхода как от врача, так и от пациента.
Профилактика приступов представляет собой значительную проблему. Нормализация режима труда и отдыха, отказ от вредных привычек и другие немедикаментозные методы помогают не всегда. Они не устраняют предрасполагающие факторы аритмии. Сложность медикаментозной профилактики заключается в том, что препараты для предотвращения аритмии приходится принимать постоянно, а они обладают сильными побочными действиями.
В настоящее время для профилактики аритмии применяются (перечислены в порядке убывания эффективности) кордарон, пропанорм и соталекс. При недостатке калия в организме могут быть рекомендованы панангин или аспаркам. Другие препараты, как например бета-блокаторы, слишком слабы для решения этой проблемы.
Хирургические методы при пароксизмальной форме мерцательной аритмии редко дают устойчивый положительный результат. Они могут помочь лишь при наличии дополнительных проводящих путей, что можно выявить при электрокардиографии, а чаще при электрофизиологическом исследовании.
Сохранение синусового (нормального) ритма – большое благо для всех больных приступообразной формой мерцательной аритмии. Какие бы усилия ни пришлось приложить для купирования приступа, они всегда оправданны. Снимать приступы, возникающие даже несколько раз в месяц, гораздо легче и безопаснее, чем осуществлять лечение постоянной формы мерцательной аритмии. К сожалению, восстановить ритм удается не всегда. Иногда это связано с поздним обращением к врачу – более 48 часов от момента возникновения приступа. В других случаях попытки введения лекарств или даже электроимпульсная терапия не дают положительного эффекта, и мерцательная аритмия переходит в постоянную форму.
Такая форма этого заболевания требует регулярного приема лекарственных препаратов и контроля анализов крови. При внимательном отношении к своему здоровью пациенты не испытывают значительных неудобств, постепенно привыкают к новому образу жизни, надолго сохраняют работоспособность и хорошее самочувствие.
Стратегия лечения постоянной формы мерцательной аритмии преследует две главные цели:
• нормализация частоты сердечных сокращений, которая должна составлять от 60 до 80 ударов в покое и не более 120 при физической нагрузке;
• профилактика тромбозов.
Нормализация частоты сердечных сокращений
Как правило, частота сердечных сокращений у больных постоянной формой мерцательной аритмии, не получающих никаких препаратов для замедления ритма, превышает 120 ударов в минуту. Такая тахикардия быстро истощает резервы сердца и приводит к нарастанию симптомов сердечной недостаточности – появляются одышка, отеки на ногах, иногда бывает мучительное ощущение постоянного сердцебиения. Впрочем, чаще всего пациенты быстро привыкают к аритмии и перестают ее замечать.
Бороться с тахикардией относительно несложно. Дигоксин в сочетании с верапамилом или препаратами из группы бета-блокаторов надежно уменьшают частоту пульса до нормы. Подбор дозы осуществляется под наблюдением врача. Как правило, лечение одним дигоксином не дает достаточного эффекта, а назначение бета-блокаторов или верапамила без дигоксина субъективно переносится тяжелее – не уходит ощущение неритмичного сердцебиения. Именно поэтому используется комбинация препаратов.
Помните, что бета-блокаторы нельзя принимать вместе с верапамилом! Даже относительно кратковременный их совместный прием может привести к остановке сердца. Порознь эти препараты безопасны, если принимаются под наблюдением врача в терапевтических дозах.
Оптимальной комбинацией препаратов для нормализации частоты сердечных сокращений является сочетание ½–1 таблетки дигоксина в сутки с бета-блокатором, например, с препаратом конкор 2.5–5 мг 2 раза в день. При наличии противопоказаний для бета-блокаторов назначается верапамил по 40–80 мг 3 раза в день.
Однажды ко мне обратился за помощью 72-летний мужчина. В течение последних 2 недель он жаловался на одышку, отечность голеней и стоп, слабость, которая была выражена настолько сильно, что больной с трудом мог передвигаться по дому, хотя до заболевания работал не только на предприятии, но и на приусадебном участке. На ЭКГ регистрировалась мерцательная аритмия с частотой около 180 ударов в минуту, причем неритмичного и учащенного сердцебиения пациент не ощущал! На фоне назначения 1 таблетки дигоксина и 10 мг конкора в день его самочувствие полностью нормализовалось, частота пульса составляет 60–65 в минуту. Наблюдение продолжается около 8 лет, за это время терапия ни разу не менялась. Конечно, пациент получает и антикоагулянты под контролем МНО.
Надо отметить, что в некоторых случаях частота сердечных сокращений при мерцательной аритмии довольно низкая. Обычно это встречается у пожилых людей. Если, несмотря на мерцательную аритмию, частота пульса без лечения составляет 60–70 ударов в минуту, то препараты, замедляющие ритм, противопоказаны. Тогда ограничиваются лишь лекарствами для профилактики тромбозов.
Профилактика тромбозов
Как вы уже поняли, тромбоэмболии различных органов – самое тяжелое осложнение мерцательной аритмии. Тромбы, формирующиеся в ушке левого предсердия, мигрируют по сосудам в любые органы, вызывая заболевания, которые могут привести к инвалидности и смерти.
В настоящее время существует две группы препаратов, предотвращающих тромбозы. Это дезагреганты, к которым относятся аспирин, клопидогрель (плавикс и его заменители) тикагрелор (брилинта), и антикоагулянты – варфарин, дабигатран (прадакса), ривароксабан (ксарелто) и некоторые другие.
Принципиальное отличие дезагрегантов от антикоагулянтов заключается в точке их приложения. Дезагреганты препятствуют склеиванию клеток крови – тромбоцитов, а антикоагулянты действуют на уровне белков крови.
Дезагреганты при мерцательной аритмии обладают не очень высокой профилактической активностью и назначаются, как правило, людям моложе 60 лет, не имеющим серьезных сопутствующих заболеваний.
В пожилом возрасте, особенно после 75 лет, рекомендуются антикоагулянты. Дополнительными показаниями для их назначения является стенокардия, перенесенный инфаркт миокарда, сахарный диабет, тяжелая сердечная недостаточность, варикозная болезнь вен нижних конечностей.
Варфарин – относительно старый препарат, он применяется уже несколько десятилетий. Несмотря на некоторые неудобства (о них мы еще поговорим), есть ситуации, когда он незаменим. Прежде всего, это мерцательная аритмия, сочетающаяся с поражением сердечных клапанов – пороком сердца, либо установленный протез любого сердечного клапана. Современные антикоагулянты в терапевтических дозировках не позволяют снизить свертываемость крови до необходимых значений, поэтому приходится назначать варфарин. Вторая ситуация, когда без него не обойтись, – генетически обусловленная неэффективность других препаратов, снижающих свертываемость крови. К счастью, это случается очень редко.
В конце 2014 года в кардиореанимацию был доставлен 77-летний мужчина с повторным инфарктом миокарда. Он был хорошо известен врачам-кардиохирургам – буквально за неделю до момента поступления ему был установлен стент ("пружинка", восстанавливающая просвет сосуда) в одну из артерий сердца. Для профилактики тромбоза стента и повторного инфаркта миокарда пациенту был назначен современный дезагрегант – брилинта. Несмотря на регулярный его прием, мужчина повторно заболел инфарктом, на коронарографии (рентгеновском исследовании сосудов сердца) был выявлен тромбоз стента. Заподозрена устойчивость пациента к брилинте, назначен другой препарат – плавикс. Через несколько дней ситуация повторилась – боли в груди, ухудшение кардиограммы, тромбоз стента. Других дезагрегантов в нашем арсенале нет – пришлось прописать варфарин, хотя это не совсем уместно в данной ситуации. Как правило, для профилактики тромбоза стента все-таки применяются дезагреганты, а не антикоагулянты. Тем не менее назначение оказалось удачным – инфаркт не рецидивировал, пациент на данный момент (май 2016 года) чувствует себя нормально, регулярно принимает варфарин, самостоятельно контролируя МНО портативным прибором "Коагучек".
Правильно подобранная доза варфарина в сочетании с регулярным контролем свертываемости крови позволяет свести риск тромбозов к минимуму. Это доказано многочисленными клиническими исследованиями. В одном из них продемонстрировано, что варфарин в 4 с лишним раза лучше аспирина предотвращает инсульты.
Варфарин, безусловно, высокоэффективный препарат, достаточно изученный, относительно легко контролируемый. Однако недостатки его также весьма существенны. Пожалуй, главный из них – необходимость постоянной проверки свертываемости крови, так называемого показателя МНО. Эта аббревиатура расшифровывается как международное нормализованное отношение. Чем выше уровень МНО, тем ниже свертываемость. Обычно при приеме варфарина в случае мерцательной аритмии нормальным считается уровень от 2 до 3. Если пациенту установлены искусственные клапаны сердца, кровь должна быть еще более жидкой – от 2,5 до 3,5. При превышении этих цифр велика опасность кровотечений, а если МНО меньше целевого уровня, то риск тромбоза сохраняется.
Как правило, при наличии показаний для приема варфарина он назначается в дозе 1,5–2 таблетки 1 раз в день в одно и то же время после еды. Если уровень МНО достигнут, контроль осуществляется 1 раз в месяц. Если по каким-либо причинам показатель отклоняется от нормы в ту или иную сторону, можно руководствоваться данными таблицы 5.
Таблица 5. Регулирование дозы варфарина при различных уровнях показателя МНО
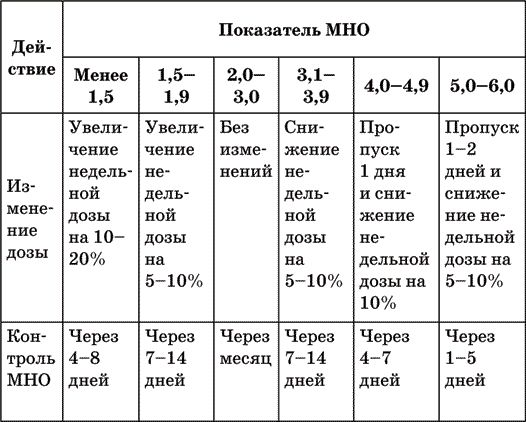
Разобраться с недельной дозой обычно бывает непросто. Постараюсь облегчить вам задачу. Дело в том, что варфарин обладает некоторой "инерцией" в своем действии, что позволяет принимать неодинаковые дозы в разные дни.
Например, изначально пациент каждый день пьет 2 таблетки, результат МНО – 1,6, что требует повышения дозы препарата на 10 %. Суммарная недельная доза равняется 2 × 7 = 14 таблеток. Новая доза должна составить 14 × 1,1 = 15,4 таблетки, округлим до 15,5. Следовательно, надо добавить 1,5 таблетки в неделю, то есть 6 четвертинок (таблетки варфарина имеют 2 делительные борозды и легко делятся на 4 части). Таким образом, если строго следовать таблице, 6 дней принимаем по 2¼ таблетки, а один день (например, чтобы легче запомнить, в воскресенье) доза будет прежней – 2 таблетки.
Существуют схемы, при которых пациенты ежедневно чередуют, например, прием 1 и 1¼ таблетки.
Мой опыт назначения варфарина показывает, что при регулярном контроле МНО и внимательном отношении к изменениям, происходящим в организме, побочные эффекты бывают редко. Кровотечения возникали либо при передозировке препарата, либо при упорном игнорировании признаков повышенной кровоточивости. Чаще всего серьезным кровотечениям предшествуют крупные синяки на коже при минимальных травмах или даже без таковых, повышенная кровоточивость десен. При появлении этих симптомов надо срочно сдать кровь на МНО, даже если предыдущий анализ был нормальным. Если МНО оказалось в пределах нормы, можно начать прием аскорутина по 1–2 таблетки 3 раза в день. Этот безопасный препарат укрепляет стенки сосудов и препятствует кровоточивости. При существенном превышении нормы надо срочно снизить дозу препарата или прекратить его прием на некоторое время, руководствуясь вышеприведенной таблицей. Естественно, все действия нужно согласовывать с лечащим врачом.
Необходимо помнить, что любой человек, начавший прием варфарина, склонен к кровотечениям. Не надо пугаться немного большего, чем обычно, количества синяков, незначительного (не видимого невооруженным глазом) количества крови в анализах мочи или увеличения продолжительности кровотечения при порезах или других мелких травмах. С другой стороны, следует вести себя осторожнее, чтобы не допустить серьезных травм – они протекают тяжелее, чем у людей, обладающих нормальной свертываемостью.
Один из моих пациентов длительно принимал варфарин по поводу мерцательной аритмии. Он строго контролировал дозу, регулярно проверял МНО, и в течение нескольких лет ситуация оставалась стабильной. Однажды он получил травму – во время игры на пляже в волейбол слегка подвернул колено. Идти домой он не смог – его подвезли на машине. В течение ночи коленный сустав резко увеличился в размерах, утром следующего дня травматолог диагностировал гемартроз – скопление крови в полости сустава. Лечение заняло более месяца, и в разговорах со мной пациент всегда сокрушался о том, что в свои немолодые годы он захотел сыграть в волейбол.
Второй недостаток варфарина – необходимость учитывать, что некоторые продукты питания способны усиливать или ослаблять его действие. Для того чтобы разобраться в механизме его работы, надо вспомнить, что свертываемость крови зависит от многих факторов, в том числе от того, насколько высока концентрация витамина К в крови. Варфарин его блокирует, тем самым понижает свертываемость крови. Нетрудно догадаться, что при добавлении в рацион продуктов, содержащих витамин К, действие варфарина может уменьшаться. Максимальное количество витамина К содержится в темно-зеленых листовых овощах и травах – шпинате, петрушке, зеленой капусте. В несколько меньшем количестве он присутствует в брюссельской капусте, брокколи, зеленом салате, белокочанной капусте, растительных маслах – оливковом, соевом (витамин К относится к жирорастворимым, а значит, в растительных маслах его должно быть много). Поливитамины, содержащие витамин К, могут ослабить действие варфарина. А употребление в пищу клюквы или клюквенного сока, наоборот, усиливает его действие.
Один из моих пациентов регулярно съедал довольно много зеленого салата и других овощей, так как всю жизнь боролся с лишним весом. Для достижения целевых значений МНО ему пришлось назначить 5 таблеток варфарина, хотя обычно хватает 1,5–2.
К сожалению, многие медикаменты также могут повлиять на действие варфарина. Ситуация усугубляется тем, что именно при мерцательной аритмии часто назначается, например, кордарон, который повышает активность варфарина, а барбитураты (в том числе фенобарбитал, входящий в состав любимого всеми корвалола) ее снижают. Полный список препаратов, меняющих противосвертывающее действие, приводить здесь нет смысла. Во-первых, он доступен в интернете, во-вторых, при добавлении к терапии варфарином какого-либо лекарства требуется консультация врача, самостоятельное принятие решения пациентом крайне опасно.