...
Именно в тонком кишечнике под воздействием ферментов поджелудочной железы происходит основной процесс пищеварения: расщепление белков, жиров, углеводов, нуклеиновых кислот до более простых соединений – полипептидов и дисахаридов. Затем вступают в дело кишечные ферменты, которые помогают этим соединениям перейти в еще более удобную для усвоения форму: моносахариды, аминокислоты, жирные кислоты и моноглицериды.
В тонком кишечнике всасываются основная часть витаминов, витамин В12 и желчные кислоты. Сокращаясь, тонкий кишечник перемешивает пищу и продвигает ее дальше – в толстую кишку, где происходит всасывание воды, формирование каловых масс и эвакуация их из организма. Из тонкой кишки в толстую ежедневно проходит около 2000 г пищевой кашицы, из которой после всасывания остается 200–300 г кала.
Каловые массы по разным отделам кишечника продвигаются с различной скоростью. По толстой кишке – довольно быстро: все 5 м они проходят примерно за 5 часов, а по толстой – намного медленнее: всего 2 м за 12–18 часов. При этом содержимое кишечника должно постоянно находиться в движении, не делая остановок. Поэтому запор оказывает очень неблагоприятное действие на организм, отравляя его токсинами.
Толстая кишка состоит из шести частей: слепой кишки, восходящей ободочной кишки, поперечной ободочной кишки, нисходящей ободочной, сигмовидной и прямой кишки. От слепой кишки отходит червеобразный отросток – аппендикс.
Функции кишечника состоят не только в переваривании пищи и всасывании витаминов и полезных веществ, но также в синтезе гормонов, которые обеспечивают работу пищеварительной и других систем организма.
Функции кишечника:
• непосредственное участие в обмене веществ: переваривание и всасывание пищевых веществ с последующим поступлением их в кровь;
• участие в иммунных процессах путем производства иммуноглобулинов;
синтез витаминов;
защитная функция с помощью анаэробных бактерий, составляющих полезную микрофлору кишечника;
синтез пептидных гормонов: секретина, панкреозимина, кишечного глюкагона, гастроингибирующего полипептида, вазоактивного интестинального пептида, мотилина, нейротензина и т. д.;
эвакуация каловых масс.
...
Внимание! Толстый кишечник находится в непосредственной близости к другим внутренним органам. Прямая кишка у мужчин спереди предлежит к мочевому пузырю, семенным пузырькам, предстательной железе; у женщин – к матке и к задней стенке влагалища. Поэтому воспалительные процессы в кишечнике могут переходить на эти органы, и наоборот.
Часть 2 Болезни желудка и кишечника. симптомы и диагностика
После того, как вы получили столь подробное представление о своих внутренних органах и о том, как они работают, пока вы едите, отдыхаете, работаете, ходите или сидите, эти органы, безусловно, стали вам роднее и ближе. Теперь вам уже не будет безразлично, что отправить в рот. И вы сделаете правильный выбор, когда предстоит решить: подождать обеда или перекусить на ходу. Но, главное, вам уже становятся понятны последствия разных неправильных действий и мыслей (помните: на стрессы первым откликается желудок!), и вы даже начинаете предполагать причины своих недомоганий. Вот на такую подготовленную почву легче ляжет следующий материал, который я вам охотно предоставлю. Мы будем говорить о болезнях. Это не очень приятно, зато полезно. Узнать свою болезнь в лицо – первый шаг в ее успешном лечении.
Итак, в этой главе вы получите такое же подробное представление о желудочно-кишечных заболеваниях, их симптомах и видах диагностики.
Хронические заболевания
Функциональные нарушения
Функциональные нарушения – это наличие симптомов, которые говорят о развитии различных недугов, хотя истинная болезнь отсутствует. Нередко бывает, что человека мучает изжога, боль в желудке, тошнота и даже рвота, причем все это имеет характер периодический, не связанный с приемом пищи и физической нагрузкой. В процессе диагностических исследований установлено, что слизистая желудка в полном порядке. Да и в других органах изменений не наблюдается. К тому же выяснилось, что вы – эмоционально неустойчивая личность со склонностью к депрессии. Поэтому все ваши нарушения, можно сказать, – мнимые, а не реальные. Но при определенных условиях они могут стать началом развития истинного заболевания – если, например, ослабнет иммунитет, будет грубо нарушаться режим питания и т. д.
Поэтому успокаиваться, что у вас все в порядке, не следует, а, наоборот, необходимо принять меры для снятия невротических явлений, которые способствуют развитию болезненного состояния.
Людям с функциональными нарушениями работы желудка и кишечника необходимо нормализовать работу нервной системы. Для этого существуют медикаментозные средства – антидепрессанты и нейролептики, которые прописывает врач. Такие лекарства не продаются без рецепта, а я бы даже не рекомендовала ими злоупотреблять. Ведь эти препараты не решают проблему, а оказывают лишь временное воздействие на психику больного. Гораздо эффективнее и полезнее природные методы оздоровления.
...
Циркулярный душ, ванны с успокоительными травами, пребывание на свежем воздухе, физические упражнения.
Люди с повышенной нервной возбудимостью плохо переносят тепловые процедуры, поэтому им нужно принимать теплый душ, а не горячий. А вот тем, кто страдает апатией, пониженным жизненным тонусом, рекомендуются контрастные души и горячие ванны.
Водные процедуры принимают каждый день, чередуя душ и ванну, или через день. Очень хороши успокоительные чаи и настои, о которых вы прочитаете в пятой части, посвященной лечению заболеваний.
Гастрит
Гастритом страдает каждый второй житель планеты. Это одно из самых распространенных заболеваний желудочно-кишечного тракта.
Гастрит – это воспаление слизистой оболочки стенки желудка, при котором нарушается процесс переваривания пищи. Несмотря на то что гастрит считается легким заболеванием, он часто приводит к ухудшению общего состояния организма, расстройствам нервной системы, утомляемости и даже депрессиям.
Гастрит может быть острым и хроническим. Острый гастрит развивается быстро и проявляется сильной болью, тошнотой и даже рвотой. После лечения эта форма заболевания проходит без всяких последствий. Чаще всего острый гастрит появляется после отравления или на фоне вирусных инфекций.
Хронический гастрит развивается постепенно и дает слабые симптомы – тянущие боли, головокружение, тошноту. Время от времени хронический гастрит обостряется. Это происходит в результате погрешностей в диете или после перенесенного стресса.
И ту и другую форму гастрита необходимо лечить, и прежде всего потому, что в результате этого заболевания ухудшается всасываемость питательных веществ, развивается дисбактериоз и нарушается обмен веществ. Из-за этого страдают и другие органы. Нередко гастрит сочетается с поражением двенадцатиперстной кишки, он может проявляться сильными болями и другими расстройствами. При частых обострениях гастрита развивается язвенная болезнь и рак желудка.
В результате хронического гастрита могут возникнуть следующие осложнения:
• анемия;
• кровотечение;
• панкреатит, холецистит, энтероколит;
• предъязвенное состояние и язва;
• рак желудка.
Гастрит бывает двух видов: с пониженной секреторной функцией (кислотностью желудочного сока) и с повышенной. В зависимости от кислотности назначают лечение.
...
Пока вы не выяснили, какая у вас кислотность, нельзя использовать лечебные препараты, которые в случае неправильного применения могут лишь навредить. То же самое относится к лечебным травам и рецептам народной медицины.
Причины гастрита:
• питание всухомятку;
• редкие промежутки между едой;
• злоупотребление пищей, раздражающей желудок, – острой, жареной и т. д.;
• курение;
• длительное применение лекарственных препаратов, раздражающих слизистую желудка;
• нервное перенапряжение;
• хронические инфекции;
• аллергические заболевания.
Проявления гастрита очень разнообразны, их легко перепутать с другими желудочно-кишечными заболеваниями, а также болезнями соседних органов. Однако некоторые типичные признаки гастрита все же следует знать.
Симптомы гастрита
1. При гастрите с повышенной кислотностью появляются изжога и кислая отрыжка, при пониженной кислотности – тошнота и горькая тухлая отрыжка.
2. Боли возникают во всей области эпигастрия, они имеют тупой и ноющий характер.
3. В отличие от гастродуоденита и язвы двенадцатиперстной кишки боль после приема пищи усиливается, а не ослабляется. При секреторной недостаточности появляется синдром кишечной диспепсии.
4. Слабость и головокружение, особенно после еды.
5. При длительном гастрите возникает полигиповитаминоз, который выражается в жжении языка и следах зубов на языке после прикусывания, а также в заедах в углах рта, шелушении кожи, выпадении волос, ломкости ногтей.
6. Нарушения вкуса и аппетита.
7. Обложенность языка.
8. Дефицит железа и витамина В12.
9. Астеноневротический синдром, который чаще всего присутствует у женщин.
...
ДИАГНОСТИКА ХРОНИЧЕСКОГО ГАСТРИТА
Рентген желудка. Эндоскопическое исследование – фи-брогастроскопия с биопсией. Это наиболее информативный вид исследования, который позволяет не только установить наличие гастрита, но и выявить геликобактерную инфекцию, провоцирующую язву.
Гастродуоденит
Гастродуоденит – это воспалительное заболевание двенадцатиперстной кишки, которое часто развивается на фоне гастрита: воспаление слизистой оболочки стенки желудка переходит на следующий отдел желудочно-кишечного тракта.
Гастродуоденит, так же как и гастрит, может быть с повышенной и пониженной кислотностью желудочного сока. Заболевание бывает острым и хроническим.
Острый гастродуоденит начинается внезапно и дает интенсивные симптомы. Если его не лечить, то заболевание перейдет в хроническую форму.
...
Проявления гастрита и гастродуоденита схожи. Это тошнота, боли в подложечной области, чувство переполнения желудка, неприятный вкус во рту.
По причинам возникновения заболевания гастро-дуодениты делятся на две группы: атрофические и хеликобактерные.
К первым относятся гастродуодениты с недостаточной секрецией, к которым чаще всего бывает наследственная предрасположенность. Этот вид заболевания, как правило, развивается в среднем и пожилом возрасте.
А вот хеликобактерные гастродуодениты вызываются бактерией хеликобактер, которая провоцирует развитие язвенной болезни. Воспаление слизистой двенадцатиперстной кишки и в том и в другом случае протекает с одинаковыми симптомами: болями в подложечной области до и после еды, отрыжкой, изжогой, а также неприятным запахом изо рта.
Причины гастродуоденита:
• неправильное питание: еда всухомятку, большие перерывы между едой, употребление острых блюд, горячей и грубой пищи, алкоголя;
• бактерия Helicobacter pilori;
• прием антибиотиков и аспирина;
• стрессы;
• курение;
• кишечные инфекции;
• болезни других органов: печени, желчного пузыря, поджелудочной железы.
Симптомы гастродуоденита
1. Боли в области желудка.
2. Тошнота.
3. Тяжесть в желудке.
4. Неприятный привкус во рту.
5. Снижение аппетита.
6. Изжога.
7. Отрыжка.
8. Поносы или запоры.
...
ДИАГНОСТИКА ГАСТРОДУОДЕНИТА
Самый информативный вид диагностики гастродуодени-та – гастроскопия, то есть нструментальное исследование желудка.
Язва желудка
Язвенная болезнь – это хроническое заболевание, которое развивается в желудке или двенадцатиперстной кишке.
Возникновению язвы предшествует нарушение работы этих органов, изменение их секреторной функции, кровообращения в них и, как следствие, питания слизистых оболочек. Это происходит из-за того, что нарушается равновесие двух типов жидкостей: агрессивных по отношению к слизистой оболочке (желудочный сок и желчь) и защищающих ее (желудочная слизь, щелочной кишечный сок двенадцатиперстной кишки, панкреатический сок и др.). Очевидно, слизистая подвергается изъязвлению под воздействием агрессивной соляной кислоты желудочного сока, когда защитные свойства самой слизистой ослабевают.
...
Таким образом, уменьшение защитных свойств слизистой провоцирует развитие язвы, а запускает механизм язвообразования инфекция – бактерия хеликобактер пилори (Helicobacter pylori).
Сама бактерия хеликобактер, активизировавшись в желудке, наносит ему двойной вред.
Во-первых, она повреждает клетки слизистой оболочки желудка и двенадцатиперстной кишки, вызывая их воспаление.
Во-вторых, в процессе своей жизнедеятельности бактерия производит аммиак, который приводит к увеличению выработки соляной кислоты, также повреждающей слизистую.
...
Язвы двенадцатиперстной кишки – более распространенное заболевание, чем язвы желудка, причем у мужчин они встречаются гораздо чаще, чем у женщин. Вероятно, это объясняется тем, что мужчины запивают свой стресс алкоголем или "закуривают" его табаком, а женщины активно двигаются, "сжигая" излишки адреналина.
Возникновению язвы способствуют многие факторы, среди которых трудно выделить основную причину. Чаще всего язвенная болезнь обусловлена наследственной предрасположенностью, особенно в тех случаях, когда язва обнаруживается в молодом возрасте – до 20 лет. Поэтому можно говорить не столько о причинах, сколько о предрасполагающих факторах развития заболевания.
Причины развития язвенной болезни:
• нервное перенапряжение;
• гормональные нарушения;
• наследственная предрасположенность;
• нарушение режима питания: злоупотребление острой, грубой, раздражающей пищей, стойкая привычка к быстрой, поспешной еде, употребление крепких спиртных напитков, курение;
• прием лекарственных препаратов, воздействующих на слизистую: анальгина, аспирина, индо-метацина, бутадиона, глюкокортикоидных гормонов;
• в качестве пусковых факторов язвенной болезни фигурируют чрезмерные стрессовые ситуации, нерегулярное и бедное белками питание, алкоголь, курение, некоторые медикаменты (аспирин, и др.).
Симптомы язвенной болезни
1. Сильная боль в области желудка, острого и жгучего, реже – ноющего характера. При язве двенадцатиперстной кишки боль возникает через 1,5–3 часа после еды, часто ночью, а после еды или приема ощелачивающих средств (альмагеля, раствора соды) уменьшается. При язве желудка боль возникает или усиливается после еды, а още-лачивающие средства практически бесполезны.
2. Ощущение острого голода – "голодные" боли.
3. Тяжесть в желудке.
4. Тошнота, изжога, отрыжка.
5. Рвота (в основном при язве желудка).
6. Бывает, что язвы протекают без наличия каких-либо симптомов.
7. Сезонные обострения боли и других симптомов – весной и осенью.
...
Язва опасна своими осложнениями: кровотечением и перфорацией слизистой, то есть образованием отверстия, выходящего в брюшную полость. Это провоцирует сильную и острую боль. Язва желудка может прорастать в другие, прилегающие органы – поджелудочную железу и двенадцатиперстную кишку, вызывая повреждения этих органов. В этом случае боли становятся постоянными и даже провоцируют развитие желтухи и других заболеваний.
Симптомы осложненной язвы
1. Рвота с примесью алой крови или напоминающая кофейную гущу.
2. Черный стул.
3. Сильная слабость, головокружение.
4. Острая боль в области желудка с повышением температуры и резкой слабостью указывает на перфорированную (прободную) язву.
...
ДИАГНОСТИКА ЯЗВЫ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
Самое точное и информативное исследование – фиброгастроскопия. В последние годы эта процедура при желании пациента делается под общим наркозом. Однако она не столь мучительна, да к тому же довольно быстрая. Опытный врач проводит эндоскопическое исследование за 1–2 минуты.
Рефлюкс-эзофагит
Рефлюкс-эзофагит – это воспалительный процесс в пищеводе, вызванный нарушением работы сфинктера в верхнем отделе желудка и забросом желудочного сока и желчи в пищевод. Причины возникновения этого заболевания до сих пор не ясны, однако факторы, приводящие к нему, известны (рис. 3).
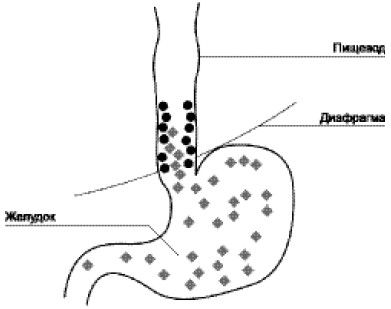
Рис. 3. Схема развития заболевания
Причины гастроэзофагального рефлюкса:
• грыжа пищеводного отверстия диафрагмы;
• короткий пищевод;
• различные заболевания желудочно-кишечного тракта: язвенная болезнь желудка и двенадцатиперстной кишки, хронический гастрит, дуоденит, гастродуоденит, хронический холецистит, желчно-каменная болезнь;
• грубые нарушения функции кардии желудка (вторичные рефлюкс-эзофагиты).
Симптомы рефлюкс-эзофагита
1. Изжога и отрыжка кислым.
2. Ощущение жжения в эпигастрии и за грудиной, которое чаще возникают после еды, при наклоне туловища вперед или в ночное время.
3. Быстрое насыщение, вздутие желудка, тошнота, рвота.
4. Боль, которая отдает в межлопаточную область, шею, нижнюю челюсть, левую половину грудной клетки и может симулировать стенокардию.
5. При осложнении заболевания – кровотечение.
6. Косвенные признаки – кашель вне простуды, одышка при отсутствии сердечных заболеваний, чаще в положении лежа, охриплость голоса, слюнотечение.