Исследование десневой жидкости (ДЖ). Количество ДЖ определяют взвешиванием на торсионных весах полосок фильтровальной бумаги, после того, как они в течение 3 мин находились в десневом или пародонтальном кармане. Г.М.Барер и соавт. (1987) предложили индекс десневой жидкости (ИДЖ), рекомендуя брать ДЖ хотя бы у 6 зубов (16, 21, 24, 31, 36, 44). Индекс рассчитывается по формуле:
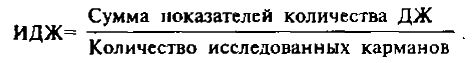
В норме масса пропитанной ДЖ фильтровальной бумаги составляет 0–0,1 мг, при хроническом катаральном гингивите - 0,1–0,3 мг, при пародонтите - 0,3 мг и более.
4.2.10. Функциональные методы исследования
Функциональные методы исследования являются вспомогательными средствами диагностики, с помощью которых выявляют ранние, скрытые признаки заболевания и стадии его развития, определяют показания к патогенетической терапии, контролируют эффективность лечения и прогнозируют его исход.
Биомикроскопия - исследование микроциркуляции в слизистой оболочке рта на основании визуального наблюдения. Метод позволяет измерять линейную скорость кровотока в микрососудах, их диаметр, плотность распределения микрососудов, архитектонику сосудистого русла. Используется в динамическом наблюдении при афтозном стоматите и заболеваниях пародонта.
Жевательная проба - оценка эффективности работы жевательного аппарата, которую определяют 3 показателя: жевательная эффективность, жевательный эффект и жевательная способность.
Полярография - определение оксигенации тканей. Этот метод исследования применяется, когда имеет место нарушение кровоснабжения тканей (травма, операции, заболевания пародонта и др.).
Реодентография - исследование функционального состояния сосудов пульпы зуба (нормальное тоническое напряжение сосудистой стенки, вазоконстрикция, вазодилатация). Метод может применяться для дифференциальной диагностики воспалительных заболеваний пульпы зуба при лечении глубокого кариеса, пульпита биологическим методом, при препаровке зуба под коронку и местной анестезии.
Реопародонтография - исследование сосудов пародонта, основанное на графической регистрации пульсовых колебаний электрического сопротивления тканей пародонта.
Фотоплетизмография - определение локального кровотока на основании пульсовых изменений оптической плотности ткани. Метод позволяет определять границы очага воспаления в челюстно-лицевой области и контролировать функциональное состояние сосудов языка, губы, щеки при глосситах, стоматитах (исследование может проводиться бесконтактно) и пародонтите.
4.2.11. Лабораторные методы исследования
Лабораторная диагностика обеспечивается применением как общеклинических, так и сложных биохимических и морфологических методов. При этом важную роль играет ряд функциональных методов, позволяющих судить о состоянии функций отдельных систем, а также объективно оценить эффективность проводимого лечения.
Заключение о диагнозе должно основываться на достоверных признаках. Обследование больного, за редким исключением, предполагает проведение дополнительных исследований после расспроса и осмотра.
Диагностическое заключение врач строит поэтапно. Во время расспроса больного у врача создается представление о характере заболевания, а затем на основании осмотра врач конкретизирует свои предположения. Дополнительные методы должны подтвердить или уточнить их. В ряде случаев только лабораторно-инструментальные исследования позволяют окончательно поставить диагноз.
Арсенал диагностических средств и методов постепенно пополняется новыми, а старые методы совершенствуются. В стоматологии широко применяются микроскопические, серологические исследования, диагностика лекарственной аллергии, а также общеклинические (клинический анализ крови, мочи и др.) методы исследования.
Микроскопические методы исследования. Способы изучения микроскопического строения различных объектов широко применяются в стоматологии для определения клеточного состава раневой поверхности, качественных изменений клеток слизистой оболочки, бактериального состава поверхности слизистой оболочки или раны. В зависимости от цели различают цитологический метод, биопсию и бактериологическое исследование.
Цитологический метод исследования основан на изучении структурных особенностей клеточных элементов и их конгломератов. В настоящее время он получил широкое распространение в стоматологии, что обусловлено простотой методики, безопасностью для больного, достаточной эффективностью и надежностью, быстротой получения результатов, а при необходимости возможностью повторного исследования. С учетом последнего цитологический метод может применяться для определения эффективности проводимого лечения. Кроме того, цитологическое исследование может быть проведено независимо от стадии и течения воспалительного процесса. Этот метод исследования можно проводить в амбулаторных условиях.
Материалом для цитологического исследования могут быть мазок-отпечаток, мазок-перепечаток, мазок-соскоб с поверхности слизистой оболочки, эрозии, язвы, свищей, пародонтальных карманов, а также осадок промывной жидкости полости рта и пунктат участка, расположенного в глубоколежащих тканях.
Мазки-отпечатки с раневой поверхности могут быть получены двумя способами. В первом случае хорошо обезжиренное стекло (после длительного хранения в 96 % этиловом спирте) прикладывают к эрозии или язве слизистой оболочки рта, красной каймы губ. Однако этот метод неприемлем, если язва находится в труднодоступном участке или материал необходимо получить с глубокого участка язвы. В таких случаях используют ученическую резинку, которую нарезают длинными узкими столбиками с поперечными размерами до 5x5 мм, стерилизуют кипячением и хранят в сухом виде. При необходимости столбик резинки прикладывают к раневой поверхности, а затем делают отпечатки на обезжиренном предметном стекле. Недостатком указанных способов является то, что не всегда удается получить необходимое количество материала, нередко преобладают некротические массы. Особые затруднения возникают при необходимости получения материала с дна язв, гиперпластических и опухолевых разрастаний. В таких случаях целесообразно материал для цитологического исследования получить путем мазка-соскоба.
С исследуемого участка удаляют некротические массы, а затем стоматологическим шпателем или гладилкой производят соскоб. В некоторых случаях может быть применена кюретажная ложечка. Ею пользуются при получении материала из свищевых ходов, уплотненных краев язв. При этом следует избегать попадания крови на предметное стекло.
При генерализованных поражениях полости рта (гингивит, пародонтит, катаральный стоматит и т. п.), а также с целью определения степени реактивности элементов ретикулоэндотелиальной системы исследуют осадок промывной жидкости полости рта после серийных полосканий по Ясиновскому.
Пункцию применяют при необходимости получить материал с участка уплотнения, увеличенных лимфатических узлов и пр. Эта манипуляция производится шприцем объемом 5-10 мл, который после обычной стерилизации обезвоживается 96 % спиртом, и инъекционной иглой длиной 6–8 см. Путь инъекционной иглы должен быть наиболее коротким и безопасным. При проведении пункции поверхностно расположенных новообразований и лимфатических узлов их фиксируют большим и указательным пальцами левой руки, а конец иглы вводят на нужную глубину. После этого участок ткани, зажатой пальцами левой руки, слегка разминают, что способствует получению большего количества материала. Затем поршень отводят на 1–1,5 см, шприц с иглой разъединяют, после чего поршень приводят в исходное положение и повторяют все сначала 2–3 раза. После получения пунктата шприц с иглой разъединяют и последнюю извлекают из ткани или шприц с отведенным поршнем на 1–1,5 см извлекают вместе с иглой, а затем содержимое иглы выдавливают на предметное стекло. Одной - двух капель полученного материала обычно бывает достаточно для изучения клеточного состава исследуемого участка. При содержании значительного количества крови мазки делают незамедлительно, так как из свернувшегося содержимого трудно приготовить удовлетворительные препараты.
Материал, полученный любым указанным выше способом, высушивают при комнатной температуре (сушить в пламени горелки или другим способом при высокой температуре не рекомендуется, так как может произойти деформация или разрушение клеток). Препараты фиксируют в метиловом спирте или смеси Никифорова. Окрашивание производится азур-эозином в течение 25 мин. Можно производить и срочную окраску. Для этого берут раствор 10-кратной концентрации азур-эозина и окрашивают препарат в течение 5 мин.
Цитологическая картина при акантолитической пузырчатке, некоторых вирусных инфекциях, опухолях и туберкулезных язвах имеет свою специфику. При других заболеваниях (травматическая язва, красный плоский лишай и др.) в клетках специфические изменения отсутствуют.
Существует правило, что при постановке диагноза необходимо руководствоваться не только цитологическими, но и клиническими данными, а при направлении материала на цитологическое исследование необходимо указывать клинический диагноз.
Следует быть очень осторожным при несовпадении цитологического и клинического диагнозов, особенно при клиническом предположении злокачественного новообразования. Несовпадение может быть результатом неудачного взятия материала (неудачно выбрано место взятия материала, слишком поверхностный соскоб и др.). Практика показала, что диагностика наиболее достоверна, когда цитолог сам берет материал для исследования.
Несовпадение клинического и цитологического диагнозов при пузырчатке служит показанием к повторному цитологическому исследованию. При клиническом подозрении на опухоль и неясности цитологической картины проводится повторное исследование или биопсия.
■ Объектом исследования в терапевтической стоматологии служат эрозии, язвы, трещины, пузыри и пузырьки. Особое внимание следует уделять эрозиям, язвам и трещинам, характеризующимся длительным течением и наличием признаков гиперкератоза по периферии.
Цитологическая картина при простом герпесе характеризуется появлением гигантских многоядерных клеток. Считается, что они образуются в результате баллонирующей дегенерации, акантолиза и слияния многих клеток вследствие частичного расправления клеточных оболочек.
При всех формах акантолитической пузырчатки в полости рта, как правило, обнаруживаются типичные для этой патологии клетки - акантолитические клетки пузырчатки, или клетки Цанка.
При цитологическом исследовании соскоба с туберкулезных язв выявляется специфическая картина: клеточные элементы туберкулезного бугорка, эпителиоидные клетки, гигантские клетки Лангханса, элементы неспецифического воспаления (лимфоциты, нейтрофилы, плазматические клетки, макрофаги). Кроме того, обнаруживается обычная микрофлора полости рта, нередко большое количество нейтрофилов.
Цитологическая картина при раке полости рта и красной каймы губ зависит от характера опухоли. При экзофитной форме рака, особенно на ранней стадии, цитологическое исследование может не выявить признаков заболевания. В подобных случаях, когда клинически имеется подозрение на рак, показана биопсия. Следует отметить, что строго специфические морфологические признаки, присущие только опухолевой клетке, отсутствуют, но все же имеется совокупность наиболее характерных изменений, свойственных злокачественным новообразованиям. Основным свойством злокачественных клеток является морфологическая и биологическая анаплазия. Злокачественные клетки создают картину клеточного и ядерного полиморфизма. К общим критериям злокачественности относятся изменения клетки, ядра, ядрышек и некоторые другие признаки: размер клетки, ее форма, соотношение между ядром и клеткой и другие параметры.
Биопсия - прижизненное иссечение тканей для микроскопического исследования с диагностической целью. Биопсия позволяет с большей точностью диагностировать патологический процесс, так как материал для исследования при правильной его фиксации не имеет изменений, связанных с аутолизом. К биопсии прибегают, когда установить диагноз другими методами не удается или при необходимости подтверждения клинических предположений. Для биопсии достаточно взять кусочек ткани диаметром 5–6 мм. Если пораженный участок небольшой, то его полностью иссекают (тотальная биопсия), материал помещают в фиксирующий раствор и направляют на гистологическое исследование.
В направлении необходимо указать краткие клинические сведения и предположительный диагноз (один или несколько), так как отсутствие его может привести к диагностической ошибке.
Клиницист должен критически относиться к результатам гистологического исследования, особенно если они не соответствуют хорошо обоснованным клиническим данным. Во избежание диагностической ошибки повторно оценивают клинические данные. Тщательно изучают материал биопсии (это лучше делать другому специалисту), а при необходимости проводят повторную биопсию.
Бактериологическое исследование - бактериоскопия материала, получаемого с поверхности слизистой оболочки рта, язв, эрозий. Это исследование проводят во всех случаях, когда нужно уточнить причину поражения слизистой оболочки, при специфических заболеваниях, гнойных процессах, для определения бациллоносительства.
Часто определить причину инфекционного поражения слизистой оболочки не удается из-за наличия в полости рта огромного количества микроорганизмов. Однако возбудителей специфической инфекции (сифилис, туберкулез, гонорейное поражение, актиномикоз, проказа, грибковые заболевания) определяют с помощью бактериологических исследований.
В лабораторной практике применяют микроскопию нативных и фиксированных препаратов. В первом случае препараты готовят из свежего необработанного материала. Предметные стекла для препаратов должны быть прозрачными, чистыми и обезжиренными, толщиной 1–1,2 мм. Сначала стекла кипятят в 1 % растворе гидрокарбоната натрия, затем промывают водой, соляной кислотой и еще раз водой. Хранят стекла в 95 % этиловом спирте в банке с притертой пробкой или протертыми досуха в закрытых сосудах.
Более широко применяется бактериоскопия фиксированных препаратов. В стоматологии она часто используется для подтверждения или исключения грибковых поражений, в частности дрожжеподобных грибов Candida. Гриб Candida в небольшом количестве встречается в полости рта как сапрофит у 50 % здоровых людей.
Материал для исследования берут утром натощак до чистки зубов и полоскания полости рта или через 3–4 ч после приема пищи и полоскания. При взятии материала для бактериологических исследований нужно соблюдать определенный порядок: 1) до взятия мазков не следует применять никаких лекарственных полосканий; 2) перед взятием мазков больному необходимо промыть рот теплой водой; 3) поверхность язвы очищают стерильным марлевым тампоном; 4) материал берут из глубины язвы; 5) полученные материалы следует немедленно направить в лабораторию; 6) посев на специальные среды может быть произведен тут же в кабинете. Несоблюдение этого порядка может привести к ложноотрицательному заключению лаборатории. Единичные дрожжеподобные клетки в препарате, даже в стадии почкования, не имеют диагностического значения и расцениваются как носительство. Обнаружение большого количества элементов гриба, множественное почкование и наличие мицелия или псевдомицелия свидетельствует об его паразитизме. Бактериоскопическое исследование проводят постоянно в процессе лечения, и эффективность терапии определяется лабораторно.
Обнаружение бледной спирохеты под микроскопом в темном поле служит самым надежным подтверждением диагноза первичной сифиломы (твердого шанкра). Выявление бледной спирохеты является основным методом подтверждения заболевания, так как серологические реакции становятся положительными через 2–3 нед после возникновения твердого шанкра. Спирохеты содержатся в большом количестве в папулах и эрозиях при вторичном сифилисе.
При язвенном гингивите и стоматите Венсана в 100 % случаев выявляется фузоспирохетоз, преобладающий над другой микрофлорой.
Серологическое исследование. К ним относятся методы изучения определенных антител или антигенов в сыворотке крови больного, а также выявление антигенов микроорганизмов или тканей с целью их идентификации, основанные на реакциях иммунитета.
Реакции Вассермана (реакция свертывания комплемента), Кана и цитохолевая (осадочные реакции) применяются для диагностики сифилиса. В I стадии сифилиса, которая начинается с твердого шанкра (первичная сифилома), серологические реакции становятся положительными лишь через 2–3 нед после возникновения твердого шанкра (спустя 5–6 нед после заражения). При вторичном сифилисе серологические реакции резко положительны, В III стадии сифилиса серологические реакции положительны в 50–70 % случаев. Следует помнить, что реакция Вассермана иногда может быть отрицательной даже во II стадии заболевания. В связи с этим во избежание ошибок при клиническом подозрении на сифилис стоматолог обязан послать пациента на консультацию к венерологу.
С помощью серологических проб выявляют лиц, инфицированных вирусом иммунодефицита человека (ВИЧ). При подозрении на бруцеллез применяют серологические реакции Райта или Хаддлсона.
Диагностика лекарственной аллергии. Диагностика сенсибилизации к лекарственным препаратам достаточно сложна, что обусловлено различием иммунологических механизмов, определяющих в конечном итоге клиническую симптоматику. В одних случаях реакцию формирует взаимодействие антигена Е с IgE, фиксированным на мембранах полинуклеаров и макрофагов (аллергические реакции I типа). Для этого механизма типичны анафилактический шок, формирование волдырей, отеков. В других случаях преобладают явления цитолиза вследствие взаимодействия антигена с антителом при участии компонентов комплемента на уровне мембран клеток (аллергические реакции II типа). В результате развиваются гемолиз, лейкопения, тромбоцитопения.
Тип III аллергических реакций характеризуется отложением иммунных комплексов в сосудистой стенке, что обусловливает развитие феномена Артюса, экзантемы с проявлениями на коже и слизистых оболочках и др.
К аллергическим реакциям IV типа относятся синдромы, которые формируют проявления гиперчувствительности замедленного типа - клеточные типы реакций с участием лимфоцитов, например лекарственные экземы, контактные дерматиты и стоматиты.
В связи с многотипностью аллергических осложнений, наслоением неспецифических токсических проявлений надежность и результативность диагностических тестов становятся низкими.
Основные методы диагностики лекарственной аллергии условно можно разделить на следующие: сбор аллергологического анамнеза, постановка кожных и провокационных проб, проведение лабораторных исследований, в том числе постановка неспецифических и специфических тестов.
Аллергологический анамнез - первый этап обследования, которому принадлежит очень важная, а возможно, и основная роль в диагностике лекарственной аллергии. Именно правильно собранный анамнез позволяет установить наличие аллергена и правильно обосновать последующие этапы аллергологического обследования.