Экзокринная панкреатическая секреция подразделяется на межпищеварительную и пищеварительную. Межпищеварительная экзокринная секреция осуществляется циклически. Каждый цикл длится около 90 мин и координирован с моторикой желудочно-кишечного тракта, секрецией желудком кислоты, сокращением желчного пузыря. I фаза характеризуется отсутствием моторики двенадцатиперстной кишки и секреторной активности поджелудочной железы, желудка и поступления желчи. Во II фазе секреция и моторная активность нарастают, достигая максимума непосредственно перед III фазой, которая представляет собой 5-10-минутный период сократительной активности, следующей вниз по пищеварительному тракту. IV фаза представляет собой кратковременную нерегулярную активность, переходящую в состояние покоя.
Прием пищи преобразует межпищеварительную периодическую панкреатическую секрецию в постоянную секрецию, которая на 75 % превышает максимальный уровень секреции в конце II фазы (E. P. DiMAGNO, 1989 г.).
Ферменты панкреатического сока, участвующие в переваривании пищи, выделяются ацинозными клетками. Эти клетки синтезируют ферменты из аминокислот, глюкозы, липидов и других элементов, поступающих к ним с кровью и лимфой. Синтез белка в ацинозных клетках происходит постоянно, даже в покое ферменты ритмично выделяются в систему протоков. Поджелудочная железа содержит около 3 г ферментных белков.
Панкреатические ферменты подразделяются на амилолитические, протеолитические, липолитические и нуклеолитические.
Альфа-амилаза расщепляет крахмал и гликоген до дисахаридов, которые далее трансформируются с помощью инвертазы, мальтазы и лактазы до соответствующих моносахаридов.
К панкреатическим ферментам, участвующим в липолизе, относят липазу (гидролиз триглицеридов), фосфорилазу А (гидролиз фосфолипидов) и карбоксилэстеразу (гидролиз эфиров жирных кислот).
Протеолитические ферменты синтезируются ацинозными клетками в виде проферментов, которые активируются в кишечнике. Так, трипсиноген под воздействием энтерокиназы активируется до состояния трипсина. Аналогичные превращения происходят и с другими эндопептидазами – химотрипсиногенами, проэластазами и экзопепетидазами – карбоксипептидазами, аминопептидазами и другими белками (например, калликреиногеном).
К нуклеолитическим ферментам панкреатического сока относятся фосфодиэстеразы – рибонуклеаза (гидролиз рибонуклеиновой кислоты) и дезоксирибонуклеаза.
Кроме того, в панкреатическом соке обнаруживаются и другие белки, не играющие роли в пищеварении: секреторный и иммуноглобулин А, карциноэмбриональный антиген, лактоферрин и др.
Секреция кислых мукополисахаридов эпителием протоков в физиологических условиях защищает эпителий от влияния ферментов.
Секреция электролитов, воды и гидрокарбоната осуществляется преимущественно в дистальных отделах протоков. Источником синтеза гидрокарбонатов является углекислый газ крови и воды с помощью карбоангидразы в клетках эпителия вставочных отделов и других мелких протоков поджелудочной железы. Гидрокарбонаты диффундируют через эпителий из-за разницы потенциалов между протоками и кровью, а в обратном направлении диффундируют хлориды. Максимальная концентрация гидрокарбоната в дуоденальном содержимом составляет 100–150 ммоль/л.
"Натриевый насос" обеспечивает диффузию ионов натрия из эпителия протоков в состав панкреатического сока, а ионов водорода в кровь. Натрий составляет 95 % всех катионов панкреатического сока. Концентрация калия в панкреатическом соке приблизительно такая же, как и в плазме крови.
Секреция воды происходит пассивно по разнице осмотического давления в крови – чем больше осмотическое давление в протоках, тем больше в них поступает воды из крови.
Регуляция экзокринной функции поджелудочной железы осуществляется взаимодействием нервных и гормональных механизмов.
Парасимпатическая часть вегетативной системы стимулирует секрецию поджелудочной железы. Холинергические волокна в составе блуждающих нервов подходят к поджелудочной железе непосредственно и через чревный узел, а также в виде ветвей от двенадцатиперстной кишки, обеспечивая таким образом структурно-энтеропанкреатический рефлекс секреции. Адренергические нервы ингибруют секрецию, снижая ток крови в сосудах железы (норадренолин тормозит панкреатическую секрецию, сужая сосуды) и напрямую влияя на ацинозные клетки. (VaysseN., Chayvialle J. F., Pradayrol L. Et al., 1981 г.)). Кроме того, существует пептидергические влияния на структуры поджелудочной железы, приводящие к стимуляции и ингибированию секреции. В пептидергическую систему входят нервные волокна и ганглионарные клетки, которыми вырабатываются биологически активные пептиды – вазоактивный интестинальный полипепетид (ВИП), холецистокинин, панкреатический полипептид (ПП) и др.
Активное участие в регуляции панкреатической секреции принимают гормоны (гастроинтестинальные). Одни из них стимулируют, другие (избирательно или совместно) тормозят секрецию белка и бикарбоната (табл. № 1).
Таблица № 1. Гоморальная регуляция экзокринной панкреатической секреции (Г. Р. Гринберг, 1989 г.).
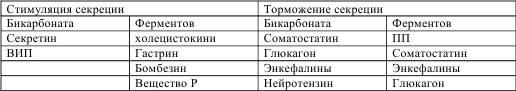
Рефлексы и гормоны определенным образом влияют на секреторную функцию поджелудочной железы в каждой фазе процесса – центральной, желудочной и кишечной. В центральной фазе, как и в фазе желудочной, поджелудочной железой выделяется панкреатический сок, богатый ферментами и содержащий относительно мало воды, гидрокарбоната и электролитов. Объясняется данный факт влиянием на ацинозные клетки парасимпатической активацией и гастрина.
В кишечной фазе поступление хлористоводородной кислоты и продуктов переваривания пищи в двенадцатиперстную кишку ведет к выбросу гастроинтестинальных гормонов (эндогенных полипепетидов), обладающих широким спектром биологической активности. В частности, происходит выделение холецистокинина и секретина. Секретин и холецистокинин действуют, потенцируя друг друга. Под их влиянием происходит изменение содержания панкреатического сока в сторону усиления присутствия в нем бикарбоната, воды и электролитов.
Желчь, попадая в двенадцатиперстную кишку, стимулирует панкреатическую секрецию. Секретин и холецистокинин являются в свою очередь стимуляторами выделения желчи. Физиологическим торможением процесса секреции поджелудочной железы является прекращение опорожнения желудка. Тормозные импульсы возникают в подвздошной и толстой кишке, когда прекращается всасывание воды и электролитов (Harper, Scratcherd, 1979 г.).
Эндогенная функция поджелудочной железы определяется функционированием клеток островков Лангерганса: альфа-клетками, бета-клетками и дельта-клетками.
Глюкагон активирует гликогенолиз в сердечной мышце и печени, стимулирует глюконеогенез, а также триглицеридлипазную активность в жировой ткани, что приводит к мобилизации жирных кислот. Глюкагон также увеличивает поступление аминокислот в печень.
Инсулин усиливает транспорт глюкозы через мембрану мышечных клеток. Инсулин стимулирует биосинтез белка, углеводов и жиров. Инсулин увеличивает скорость синтеза РНК в мышцах. Со стимуляцией гликогенеза и липогенеза происходит понижение уровня глюкозы в сыворотке крови. Абсолютный или относительный недостаток инсулина является причиной сахарного диабета.
Соматостатин тормозит секрецию глюкагона и инсулина. (Waldhause et al., 1977 г.). Его секреция стимулируется глюкозой, аргинином, лейцином, кальцием, холецистокинином и глюкагоном, тормозится адреналином. Недостаточное выделение соматостатина приводит к усиленному всасыванию пищи и гипергликемии, а затем и гипергликемии (Orci, Unger, 1975 г.).
Болезни желудка и двенадцатиперстной кишки
Язвенная болезнь желудка
Язвенная болезнь желудка – хроническое, циклически протекающее заболевание с разнообразной клинической картиной и характеризующееся возникновением в период обострения изъязвления слизистой оболочки желудка.
Несмотря на отсутствие точных статистических данных, в последние десятилетия наблюдается несомненный рост числа заболеваний язвенной болезнью среди населения.
По статистическим данным язвенная болезнь встречается в 8-10 % случаев среди мужского населения, на 1000 населения приходится 8,2 больного язвенной болезнью мужчины и 2 женщины.
Рост заболеваемости язвенной болезнью связывают с урбанизацией, нерегулярным питанием, загрязнением внешней среды и развитием тканевой гипоксии. Вторая мировая война оказала несомненное влияние на увеличение числа случаев язвенной болезни.
Заболевание встречается в любом возрасте но чаще в 30–40 лет. В последние десятилетия установлено, что язвенная болезнь нередко встречается в юношеском и детском возрасте. Убедительных данных о взаимосвязи между профессией и язвенной болезнью не имеется.
Этиология
К факторам риска, способствующим язвообразованию, можно отнести конституционально-наследственные особенности (0 группа крови, HLA-B5 антиген, снижение активности a1-антитрипсина), инфицирование Helicobacter pylori, стрессовые ситуации, курение, употребление алкоголя, а также некоторых лекарственных препаратов (нестероидных противовоспалительных препаратов, глюкокортикоидов, химикатов) и другие факторы.
Helicobacter pylory (HP) – грамотрицательная микроаэрофильная бактерия изогнутой или спиралевидной формы с множеством жгутиков. Она обнаруживается в глубине желудочных ямок и на поверхности эпителиальных клеток, в основном под защитным слоем слизи, выстилающим слизистую оболочку желудка. Несмотря на столь необычное окружение, конкуренции Hp со стороны других микроорганизмов нет. Среди естественных резервуаров Нр-инфекции можно отметить следующие: на первом месте стоит человек, однако инфекцию можно обнаружить также и у домашних животных. Среди путей передачи можно выделить всего два: фекально-оральный и, орально-оральный, причем последний встречается в меньшей степени.
В большинстве случаев, как показывает практика, родители или близкоконтактирующие люди инфицируют ребенка хеликобактерной инфекцией еще в раннем детском возрасте, а вследствие того, что адекватное лечение отсутствует по причине низкой диагностики, данный микроорганизм у большинства людей по достижении зрелого возраста уже персистирует в организме довольно продолжительное время, вызывая сенсибилизацию организма. По этой причине у 10 детей из 100 уже в дошкольном возрасте можно выявить специальными методами наличие Нр-инфекции, а по достижении взрослого возраста, как показывает статистика, Нр обнаруживается практически у всех обследованных. Имеется связь между степенью инфицированности Нр населения и уровнем социально-экономического развития страны, причем отмечена такая особенность, что чем ниже уровень социально-экономического развития страны, тем большим становится риск инфицирования в детском возрасте.
На основании проведенных многочисленных исследований были выявлены группы риска населения, у которых риск заразиться Нр-инфекцией намного выше, чем у среднестатистического человека. Данную группу риска возглавили те профессии, которым в силу профессиональных особенностей приходится близко контактировать с инфицированными животными (доярки, работники скотобоен, рубщики мяса, рабочие мясоперерабатывающей продукции). Также риск заразиться Нр высок у медицинского персонала и врачей-гастроэнтерологов.
Патогенез
Патогенез заболевания является многогранным и складывается из нескольких взаимосвязанных факторов, в основе которых лежит нарушение динамического равновесия между защитными механизмами слизистой оболочки стенки желудка (выработка защитной слизи, слущивание и регенерация эпителия, выработка компонентов защитных буферных систем, продукция простагландинов и других медиаторов) с одной стороны, а с другой стороны – чрезмерным патогенным действием агрессивных факторов, таких как соляная кислота, острая и горячая пища, токсины. Под действием агрессивных факторов происходит срыв и возникает дефицит защитных систем как желудка, так и всего организма в целом, что ведет к выраженным расстройствам нервной и гуморальной регуляции желудка, к нарушению адекватного кровоснабжения, и вследствие этого по прошествии определенного времени как итог происходит изъязвление слизистой оболочки желудка.
Стадии язвы
Первая стадия – прелюдия язвы, характеризуется выраженными нарушениями деятельности вегетативной нервной системы и функциональными расстройствами желудка и двенадцатиперстной кишки. Продолжительность начальной стадии составляет 48–72 ч. В эту стадию происходит порыв защитного барьера на ограниченном участке слизистой оболочки желудка или двенадцатиперстной кишки и наблюдается максимальное воздействие агрессивных факторов, обусловливающих распространение язвенного дефекта в глубину и ширину.
Следует подчеркнуть, что первая стадия наблюдается главным образом в молодом, нередко в юношеском и старшем детском возрасте.
Вторая стадия - быстрой регенерации (или раннего заживления). Характеризуется появлением органических изменений вначале в форме структурной перестройки слизистой оболочки с развитием гастродуоденита. Продолжительность около двух недель. Агрессивные факторы вновь приходят в равновесие с защитными. Эта стадия характеризуется повреждением сосудов, наличием большого количества некротических масс, выраженным отеком слизистой оболочки с лимфо– и капилляростазом. В зону повреждения привлекаются макрофаги, лимфоциты, плазматические клетки, а также факторы роста (эпидермальный, трансформирующие и др.) Происходит образование различных антител, очищение язвы от продуктов распада, идут интенсивные процессы коллагенообразования и регенерации эпителия, требующие значительных энергозатрат. Через 12 ч от начала формирования язвы определяется интенсивный синтез ДНК.
Третья стадия - медленная регенерация (или позднее заживление)
Продолжается 3–4 недели. Продолжают действовать факторы роста, иммунные механизмы, которые берут на себя основную роль защиты, более интенсивно функционируют ферментно-гормональные факторы. Все эти составляющие приводят к завершению эпителизации язвы, реконструкции микроциркуляции, дифференциации клеток и их созреванию.
Четвертая стадия сопровождается развитием осложнений либо восстановлением функциональной активности слизистой оболочки. Продолжительность этой стадии может завершиться полным восстановлением функциональной активности клеток (выздоровление или продолжительная ремиссия) или не завершиться. В последнем случае ремиссия будет короткой, заболевание часто или непрерывно рецидивирует. В эту стадию в основном действуют гормонально-ферментные факторы.
Классификация
1. Форма заболевания:
1) впервые выявленная;
2) рецидивирующая.
2. Локализация язв:
1) В желудке:
а) кардиальные и субкардиальные;
б) медиогастральные (тело, малая и большая кривизна);
в) антральные;
г) пилорического канала;
2) в двенадцатиперстной кишке (бульбарные, постбульбарные);
3. Фаза процесса:
1) обострение (язвенный дефект, признаки воспаления в желудке или двенадцатиперстной кишке)
2) затухающее обострение (язвенный рубец, остаются признаки воспаления);
3) ремиссия (язвенный рубец, исчезновение проявлений воспаления).
4. Течение болезни:
1) тяжелое (обострение 3 раза в год и чаще);
2) среднетяжелое (обострение 2 раза в год);
3) легкое (обострение 1 раз в 1–2 года и реже);
4) латентное (отсутствие клинических признаков, язва выявляется случайно при рентгенографии или гастроскопии).
5. Секреторная функция:
1) повышенная;
2) нормальная;
3) сниженная;
4) ахлоргидрия.
6. Осложнения:
1) кровотечение;
2) пенетрация;
3) перфорация;
4) рубцовая деформация;
5) стеноз пилорического отдела:
а) компенсированный;
6) субкомпенсированный;
в) декомпенсированный;
б) малигнизация (язвы желудка).
Клиническая картина
Язвенная болезнь встречается у 5 % взрослого населения, у мужчин в 3–7 раз чаще, чем у женщин. Преобладают больные в возрасте 35–64 лет. Отмечена наследственная предрасположенность: пептическая язва наблюдается в 2–5 раз чаще у родственников больных. Отношение язв двенадцатиперстной кишки и язвы желудка 4: 1.
Проявления язвенной болезни весьма разнообразны. Имеют значение влияние внешней среды, пол и возраст больного, локализация язвенного дефекта, его величина. Так называемые типичные признаки язвенной болезни наблюдаются только у 25 % больных. Возможны различные варианты болевого синдрома: появление или усиление болей после еды у пациентов с дуоденальной язвой, отсутствие зависимости между приемом пищи и болевыми ощущениями, постоянные, приступообразные или эпизодические боли. К атипичным проявлениям язвенной болезни относятся также случаи безболевого течения, преобладание в клинической картине диспепсических симптомов, кишечных расстройств (запоров), снижение веса тела или астено-невротического синдрома.
Ведущим симптомом в клинической картине язвенной болезни является боль. Ее отличительными особенностями следует считать периодичность (чередование периодов обострений и ремиссий), ритмичность (связь болей с приемом пищи), сезонность (обострение болей весной и осенью, а у ряда больных – зимой и летом), нарастающий характер болей по мере развития заболевания, изменение и исчезновение болей после приема пищи, антацидов, применения тепла, антихолинергических средств, после рвоты.
По времени появления болей после приема пищи они делятся на ранние, возникающие вскоре после еды, поздние и ночные. Ранние боли свойственны язвам, расположенным в верхнем отделе желудка. Для язв антрального отдела желудка и язв двенадцатиперстной кишки характерны поздние и ночные боли, которые могут быть и "голодными", так как уменьшаются или прекращаются после еды.
Боли при язвенной болезни достигают максимальной силы на высоте пищеварения, и только "голодные" боли исчезают после приема пищи. При наличии перигастрита или перидуоденита боли усиливаются при физическом напряжении. Уменьшение или прекращение болей после случайно возникшей рвоты приводит к тому, что больные при появлении болей вызывают рвоту искусственным путем. Не менее типично для язвенной болезни молниеносное прекращение болей после приема щелочей.