Тяжелая степень: число сперматозоидов в 1 мл – от 30 до 40 млн, нормальных форм – 50–60 %, патологических форм – 40–50 %, клеток спермиогенеза – 5-10 %.
3. Олигоспермия . Здесь также различают III степени.
I степень (легкая): число сперматозоидов в 1 мл – от 15 до 30 млн.
II степень (средняя): число сперматозоидов в 1 мл – от 6 до 15 млн.
III степень (тяжелая): число сперматозоидов в 1 мл – меньше 5 млн. Число патологических сперматозоидов и клеток спермиогенеза, а также процент неподвижных форм (акинезис) растет прогрессивно с тяжестью олигоспермии.
Секрет предстательной железы
Исследование выделений предстательной железы позволяет определить наличие воспалительного процесса в предстательной железе и судить о ее функциональной способности. Является основным методом диагностики хронического простатита. Секрет простаты можно исследовать при помощи световой микроскопии без окрашивания или применяя специальные методы окраски. Кроме того, секрет предстательной железы можно исследовать бактериологическим методом или методом полимеразной цепной реакции для обнаружения в нем возбудителей инфекций.
Секрет предстательной железы берут путем энергичного массажа простаты. В норме может выделяться от 3–4 мл до 1–2 капель. Собирают секрет на предметное стекло или в пробирку. Иногда секрет простаты из уретры не вытекает. В таких случаях пациенту предлагают сразу принять вертикальное положение. Если все же результата не удалось достигнуть, это означает, что он попал не в уретру, а ретроградным путем в мочевой пузырь. В этом случае исследуют первую порцию мочи, выпущенной после массажа предстательной железы.
Нормальный секрет представляет собой жидкость вязкой, густой консистенции, беловатого цвета, нейтральной или слабощелочной реакции, имеет особый запах спермина, количество лейкоцитов колеблется от 1300 до 2800 в 1 мкл или от 0 до 10–12 в поле зрения. Количество их увеличивается при воспалительных процессах, но нужно помнить, что на увеличение количества лейкоцитов влияют и техника взятия секрета, и примесь содержимого уретры.
Эритроциты попадают в секрет в результате массажа предстательной железы в единичном количестве. Увеличенное их количество может наблюдаться при простатитах, новообразованиях.
Слущивание в больших количествах эпителия наблюдается при развитии воспалительных процессов и при новообразованиях, в этих же случаях происходит десквамация с жировым и белковым перерождением эпителиальных клеток. Макрофаги можно обнаружить при застое секрета, длительном воспалительном процессе.
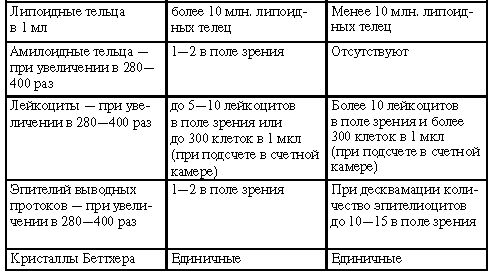
Липоидные, или лецитиновые, тельца – специфический продукт нормальной физиологической секреции эпителия желез предстательной железы. Придают секрету молочный вид. В норме секрет богат лецитиновыми тельцами. Снижение их количества одновременно с увеличением числа лейкоцитов говорит о воспалительном процессе, опухоли.
Амилоидные тельца, или слоистые (крахмаловидные) тельца – густое выделение железы, которое имеет слоистую структуру и овальную форму, чем напоминает ствол дерева. Окрашиваются раствором Люголя в фиолетовый либо синий цвет, подобно крахмалу. В норме не наблюдаются, их присутствие говорит о застое секрета в железе (например, при аденомах, хронических воспалительных процессах).
Кристаллы Беттхера – кристаллы, которые образуются в процессе охлаждения либо подсыхания комбинированного секрета мужских половых желез (простатический сок с примесью спермы) – значения для диагностики не имеют.
Ретенционный синдром. Наблюдается при аденоме предстательной железы. Характеризуется множеством макрофагов, встречаются многоядерные клетки и амилоидные тельца.
Симптом папоротника, или кристаллизация секрета . Форма образующихся кристаллов хлорида натрия зависит от свойств секрета простаты. Исследование симптома проводят путем добавления капли 0,9 %-ного раствора натрия хлорида к секрету предстательной железы с дальнейшим просмотром материала после высыхания под световым микроскопом.
Иногда при грибковом поражении простаты можно встретить элементы гриба (см. табл. 10).
Таблица 10
Показатели секрета в норме и патологии
Выделения из влагалища и шейки матки
Техника взятия секрета и приготовления препаратов из влагалищного содержимого
Взятие содержимого . Во влагалище вводят влагалищное зеркало и берут содержимое, предпочтительно с боковых сводов, хорошо погружая проволочную петлю (у девственных секрет берут при помощи проволочной петли через отверстие девственной плевы). Секрет расстилают равномерно и широко на чистом предметном стекле и оставляют высохнуть на воздухе несколько минут.
Фиксация . После высыхания содержимого стекло с мазком проводят три раза над пламенем спиртовой горелки, чтобы зафиксировать бактерии и клетки.
Окрашивание . Фиксированный препарат окрашивают раствором метиленового синего по Леффлеру.
Полоскание и высушивание . После этого препарат прополаскивают в проточной воде и оставляют высохнуть.
Микроскопирование . На высохший мазок помещают каплю кедрового масла и наблюдают под микроскопом на иммерсионном объективе.
Определение pH влагалищного содержимого
Для определения pH применяют следующие методы: колориметрические, индикаторные, буферные, титрометрические и электрометрические.
1. Определение pH бумажным универсальным индикатором Легкий способ, но не очень точный. При его помощи определяют pH от 1 до 10 в целых единицах и иногда с приблизительной точностью до 0,5.
Кусочек ленточки из индикаторного блокнота погружают в содержимое влагалища. Выжидают 2 мин., после чего сравнивают полученную окраску с приложенной шкалой. Эта точность достаточна для обыкновенных клинических целей.
Для определения pH используют жидкие индикаторные смеси: Тодта, Фрейе, Гильомэна и применяют так называемые йоноскрибные карандаши по Пальмеру, при помощи которых определяют pH исследуемого секрета, опуская его каплями на след от карандаша.
2. Фотометрическое определение pH
Принцип . В раствор, pH которого необходимо определить, прибавляют простой индикатор. По изменению светопроницаемости раствора можно определить его pH. Это измерение обладает высокой точностью. Производится оно на фотометре Пульфриха.
Техника посева
1. Посев в бульоне . В стерильную пробирку с бульоном при помощи проволочной петли вносят секрет, затем повторно обжигают горлышко пробирки и закупоривают стерильной пробкой. После этого ставят в термостат при 37 °C на 24 ч. На следующий день следят за появлением мутности, газа, пленки или осадка. Из бульонной культуры изготовляют микроскопические препараты, которые окрашивают по методу Грама; биохимическое идентифицирование делают на пестрых рядах сахаров; делают также серологическое идентифицирование и при необходимости – инокуляцию на морской свинке.
2. Посев на агаре . В чашке Петри с кровяным агаром обожженной петлей с материалом слегка натирают поверхность питательной среды. Ставят в термостат при 37 °C на 24 ч и на следующий день отсчитывают выросшие колонии. Колонии можно изолировать в чистом виде путем посева на другой питательной среде. После этого делают биохимическое и серологическое определение путем агглютинации для точного установления вида возбудителя.
Наиболее часто встречающиеся микроорганизмы во влагалище.
1. Coccus vaginalis – средней величины, круглые диплококки, подобные стафилококкам, чаще всего неправильно рассеяны. Грам ± (неопределенные).
2. Micrococcus tetragenes – кокки, встречаются группой по четыре, часто вместе с белыми стафилококками во влагалище и в особенно в вульве. Грамположительны. Обычно они сапрофиты.
3. Coccus caudatus – кокки различной величины, выстроены в цепочку, причем первый – самый крупный, а следующие поменьше, в виде хвоста. Грамположительны.
4. Micrococcus gasogenes alcalescens – кокки, подобные стафилококкам; встречаются во влагалище вместе с трихомонадами.
5. Sarcina tetragena – кокки, построенные кубически в группах по четыре. Грамположительны. Могут быть возбудителями воспалительных процессов во влагалище и вульве.
6. Bacterium lactis aerogenes – морфологически подобен колибациллам – неподвижен, грамотрицателен. Встречается в кишечнике грудных детей и во влагалище девочек; возбудитель циститов и пиелитов.
7. Bac. thetoides – бацилла, иногда овальной формы. Грамотрицательна. Анаэроб. Встречается во влагалище женщин в виде сапрофита.
8. Bac. bifidus – короткие палочки, часто раскроенные как оленьи рога. Грамположительны. Анаэробы. Встречаются в кишечнике новорожденных и во влагалище маленьких девочек.
9. Стрептококки – кокки, построенные в виде коротких или длинных цепочек. Грамположительны. В содержимом влагалища встречаются главным образом в виде диплококков. Факультативные анаэробы.
Исследование цервикальной слизи
Слизь шейки содержит в основном секрет цервикальных желез и немного секрета слизистой оболочки матки. Также содержит и небольшое количество клеток из шейки и полости матки.
Взятие цервикальной слизи . Секрет канала шейки удобнее всего получить при помощи стерильной платиновой петли или хирургического пинцета, необходимо следить, чтобы не смешать отделяемого шейки с содержимым влагалища.
Физические свойства . Они изменяются во время менструального цикла. Во время преобладания эстрогенной стимуляции в течение фолликулиновой фазы и во время овуляционной фазы цикла цервикальный секрет выделяется обильно, прозрачен, как стекло, беден лейкоцитами, низкой вязкости, свободно пропускает сперматозоиды; при вытягивании секрет тянется длинными нитями. Наружное отверстие канала шейки имеет вид зрачка, а выделяемое иногда провисает книзу из отверстия во влагалище.
Во время лютеиновой фазы цикла (после овуляции) слизь шейки становится скудной, с повышенно вязкостью, не пропускает сперматозоиды. Под микроскопом видно много лейкоцитов. Наружное отверстие канала шейки в виде щели.
Химический состав . Содержание воды – свыше 90 %; неорганических солей – около 1 % (главным образом NaCl, немного CaPO4 и CaSO4); могут быть свободные аминокислоты; липоиды; 0,5–3 % альбумина. Основной частью твердых веществ являются гликопротеиды, которые придают главные свойства содержимому.
Исследование pH. Нормальный секрет канала шейки всегда щелочной, его pH около 8 и только по исключению ниже 7,8.
РН цервикальной слизи колеблется во время менструального цикла: выделяемое, вышедшее из канала во время фолликулиновой фазы, щелочное, pH около 7,5, а во время лютеиновой фазы вследствие попадания кислого вагинального секрета становится нейтральным или слабокислым, pH 6 или 7.
Микроскопическое исследование. При окрашивании по Граму мазков нормального цервикального секрета встречаются круглые или овальные клетки вылущенных железистых эпителиальных клеток и лейкоцитов.
Установление феномена папоротника в цервикальной слизи
Техника . Берут секрет из канала шейки; расстилают на предметное стекло и оставляют высохнуть на воздухе. Наблюдают под микроскопом при увеличении 20 × 10 (лучше всего в фазовом контрасте). Феномен папоротника представляет собой кристаллизацию растворенных в цервикальной слизи кристаллов, подобных листьям папоротника. Степень этой кристаллизации находится в зависимости от концентрации эстрогенов. Феномен папоротника – более чувствительный тест для определения фолликулиновой стимуляции, чем гормональные мазки.
Во время фолликулиновой фазы феномен выражен сильнее, в особенности во время овуляции, после овуляции феномен слабеет и исчезает при пике лютеиновой фазы.
Исследование на новообразования
Для раковой диагностики рекомендуется брать материал так называемой поверхностной биопсией – осторожным соскабливанием сомнительного места шпателем Эйре специальной формы. Чтобы взять материал, вставляют один рог шпателя в отверстие шеечного канала и поворотом шпателя вокруг его продольной оси соскабливают всю заднюю поверхность шейки матки.
Если подозревается более высокое расположение опухоли (в теле матки), набирают материал путем аспирации из шеечного канала или из самой полости матки аспиратором Папаниколау, шприцем Брауна или зондом Пальмера.
Для раковой диагностики рекомендуют применять хотя бы два метода забора материала для исследования (например, аспирацией из полости матки и из влагалища, поверхностной биопсией по Эйре и аспирацией из шейки и т. д.). Помимо этого необходимо всегда готовить несколько препаратов и все их внимательно изучать.
Мазки
Каплю добытого одним из способов материала помещают на край очищенного предметного стекла и делают мазок вторым, предметным стеклом.
Из взятого материала делают 2–3 мазка. Их погружают (еще влажными) в фиксирующую жидкость.
Фиксирование . Немедленно после изготовления мазка его погружают в фиксирующую жидкость, содержащую равные части 95 %-ного этилового спирта и эфира. В этой смеси препарат должен находиться около двух часов, но не менее 15 мин.
Вынув препарат из фиксирующей жидкости, его нужно сразу, до высыхания, подвергнуть окрашиванию.
Если нужно отправить препарат для окрашивания в другое место, его можно сохранить, капнув две капли глицерина на еще влажный мазок и придавив сверху предметным стеклом, так, чтобы глицерин покрыл всю поверхность мазка. Приготовленный таким способом мазок может храниться 2 недели.
Окрашивание влагалищного мазка имеет особенное значение для диагностической ценности препарата.
Методы окрашивания бывают монохромные, полихромные и специальные.
К монохромным относятся окрашивание по Леффлеру, Папенгейму. К полихромным – классический метод Папаниколау, по Шору, Енчеву. Специальную группу окрашивания применяют для выявления отдельных элементов или составных частей клеток.
При исследовании материала необходимо учитывать, что морфологические отклонения от нормы в свободных клетках неспецифичны, хотя они и легче уловимы, чем в тканевых клетках, в связи с этим диагноз всегда подтверждается гистологически.
Основные признаки, на которых основывается цитологический диагноз злокачественного новообразования (по Папаниколау).
Морфологические изменения клетки и ее ядра
I. Изменения ядра.
1. Изменение нормального соотношения размеров "ядроцитоплазма" в виде непропорционального увеличения размеров ядра.
2. Гиперхромазия в результате высокого содержания хроматина (возможность ошибочной трактовки интенсивного окрашивания ядра может возникнуть при перекрашивании).
3. Увеличение количества и размеров ядрышек.
4. Структурные отклонения: неправильные очертания ядер, неравномерность распределения хроматина, вытянутые ядра.
5. Многоядерность клеток в сочетании с атипией ядер. Многоядерные клетки могут образоваться в результате митотического или амитотического деления или совсем без деления, в результате слияния, сплавления соседних клеток.
6. Утолщение ядерной мембраны (нужно помнить, что утолщение ядерной мембраны не является признаком злокачественности, так как может наблюдаться и при доброкачественных хронических процессах).
7. Патологические митозы (нормальные митозы находят при заживлении эрозий, в экссудатах и др.).
8. Дегенеративные изменения в виде патологической вакуолизации или резорбции (могут наблюдаться и под влиянием лучевых воздействий).
II. Изменения цитоплазмы.
1. Изменение тинкториальных свойств цитоплазмы, т. е. способности окрашиваться определенным образом.
2. Включения в цитоплазме в виде лейкоцитов, пигментных гранул, продуктов клеточного распада (зернышки меланина при меланоме, включения лейкоцитов в цитоплазме наиболее часты при карциноме эндометрия, но имеются также и при гиперплазиях).
3. Атипическая вакуолизация (при аденокарциноме, у гистиоцитов).
III. Изменения всей клетки.
1. Увеличение по сравнению с нормой. Изменения формы клеток. Дегенеративные или некротические изменения. Беспорядочное расположение клеток.
2. Анизоцитоз и анизокариоз, т. е. выраженная вариабельность размеров клеток и ядер в одной и той же клеточной группировке.
3. Каннибализм.
4. Плотное расположение клеток и ядер (в норме у клеток эндометрия).
5. Нечеткие границы клеток как признак дедифференциации.
6. Расположение клеток в характерном порядке (например, расположение клеток в виде розеток при аденокарциноме).
7. Отчетливая слизистость клеточных комплексов с аномалиями ядер.
Косвенные признаки
1. Наличие в препаратах крови (особенно старой фибринизированной крови с измененными эритроцитами при раке эндометрия).
2. Обилие лимфоцитов.
3. Большое количество гистиоцитов (особенно при раке эндометрия).
4. Обилие лейкоцитов в поздних стадиях развития злокачественной опухоли как признак инфекции.
Обобщение цитологической оценки
Общепризнанной является классификация Папаниколау.
I группа – несомненно отрицательная: наличие одних толь ко нормальных клеток (влагалищные мазки содержат лишь нормальные клетки, без каких-либо отклонений от нормаль ной морфологии. Нужно контрольное исследование).
II группа – несомненно отрицательная: наличие атипических клеток, но без структурных аномалий (во влагалищном мазке встречаются клетки, имеющие морфологические отклонения, но эти отклонения несомненно доброкачественны. Нужно контрольное исследование).
III группа – сомнительная: наличие клеток, которые нельзя отнести ни к нормальным, ни к несомненно атипическим (влагалищные мазки содержат клетки, которые нельзя достоверно отдифференцировать, так как они содержат недостаточно характерные отклонения. Многократное исследование обязательно в таких случаях, а при устойчивости цитологической находки рекомендуется гистологический контроль).
IV группа – подозрительная по злокачественности (положительная): наличие отдельных атипических клеток (во влагалищных мазках встречаются отдельные злокачественные клетки. Гистологический контроль необходим).
V группа – подозрительная по злокачественности (положи тельная): наличие множества атипических клеток (она отличается от предыдущей группы только количественно. Наличие множества злокачественно измененных клеток делает цитологический диагноз несомненным, но в то же время необходим гистологический контроль).
Степени чистоты влагалища