Наружный отит – воспаление наружного уха.
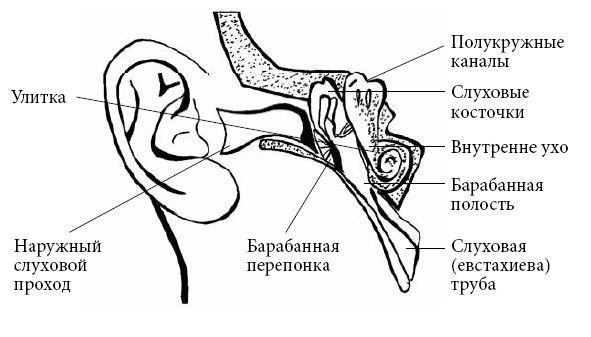
Среднее ухо (барабанная перепонка + слуховые косточки + барабанная полость) располагается в толще черепа. Функция среднего уха – передача и трансформация колебаний звуковых волн от наружного уха к внутреннему уху, где они превращаются в нервные импульсы, идущие в специальный центр в головном мозге – слуховой анализатор.
Основной частью среднего уха является барабанная полость – небольшое пространство объемом около 1 см³, находящееся в височной кости за барабанной перепонкой. Внутри барабанной полости находятся три слуховые косточки (так называемые молоточек, наковальня и стремечко), которые передают звуковые колебания из наружного уха во внутреннее, одновременно усиливая их.
Барабанная полость продолжается в слуховую трубу (или в евстахиеву трубу) – узкий канал длиной несколько сантиметров, который открывается в носовую полость. Функция слуховой трубы – уравнивание давления в барабанной полости.
Средний отит (острый или хронический) – воспаление полости среднего уха, т. е. барабанной полости. Средний отит обычно вызывается инфекцией, проникающей в барабанную полость из носовой полости через слуховую трубу. Тубоотит – воспаление слуховой (евстахиевой) трубы + только передних отделов барабанной полости.
Внутреннее ухо (улитка, преддверие и полукружные каналы – органы внутреннего уха + слуховой нерв + внутренний слуховой проход). Внутреннее ухо из-за своей формы врачи часто называется лабиринтом.
Функции внутреннего уха:
✓ превращение колебаний звуковых волн в нервные импульсы, поступающие в слуховой анализатор головного мозга,
✓ контроль равновесия и положения тела в пространстве.
Внутренний отит (или лабиринтит) – воспаление внутреннего уха.
Что вызывает средний отит? Острый средний отит (как и обострения хронического среднего отита) в основном вызывается различными бактериями.
✓ Основными бактериальными возбудителями отита являются бактерии пневмококка (у 25–50 % больных отитом) и бактерии гемофильной палочки (у 20–30 % пациентов). Реже при остром среднем отите выделяют бактерии моракселлы (у 3-20 % больных отитом), бактерии гемолитического стрептококка (у 2–3 %), бактерии золотистого стафилококка (у 1–3 %), бактерии синегнойной палочки (у 1–3 %) и другие болезнетворные бактерии. При этом считается, что повторное обострение среднего отита более чем через 14 дней после того, как закончился предыдущий случай острого среднего отита, в основном обусловлено уже другими бактериями.
✓ В редких случаях (в 5–6 % всех средних отитов) в возникновении острого среднего отита виноваты вирусы. Чаще всего способствовать возникновению острого среднего отита у детей могут респираторно-синцитиальный вирус, риновирус, вирус гриппа и аденовирус, реже – вирус парагриппа, энтеровирусы и пр. Вирусы вызывают нарушение функции слуховой (евстахиевой) трубы, что способствует активизации, размножению присутствующих в носоглотке бактерий, которые вызывают острый средний отит, и приобретению ими болезнетворных свойств.
✓ В очень редких случаях причиной среднего отита может быть грибковая инфекция.
Основную роль в возникновении острого среднего отита играет переход инфекции из носоглотки (воспалительные процессы в носовых ходах, вокруг аденоидов, в носоглотке) через слуховую (евстахиеву) трубу на слизистую оболочку среднего уха (в барабанную полость). Последнее приводит к образованию внутри барабанной полости воспалительной жидкости и гноя, что, в свою очередь, давит и приводит к воспалению барабанной перепонки.
Менее распространено внедрение инфекции в барабанную полость со стороны наружного слухового прохода, что возможно только при травме с образованием отверстия в барабанной перепонке.
При тяжелом течении некоторых вирусных заболеваний (например, при кори, гриппе) или при сепсисе возможен самый редкий путь проникновения болезнетворной инфекции в барабанную полость среднего уха – путем кровотока через кровеносные сосуды из других мест распространения инфекции (например, из носоглотки).
Развитию острого среднего отита способствуют следующие факторы:
✓ любые простудные заболевания, ОРЗ или инфекционные болезни, поражающие слизистую носа, могут способствовать нарушению вентиляции барабанной полости через слуховую трубу, открывающуюся в носовую полость, очищению слуховой трубы и барабанной полости от воспалительной слизи, развитию среднего отита;
✓ увеличенные в размерах аденоиды (аденоидные вегетации), которые достигают максимального развития к 3–5 годам, могут способствовать развитию затяжного воспалительного процесса в носовых ходах (вокруг аденоидов) и в слуховой трубе, что является фактором риска для возникновения среднего отита;
✓ хронические воспалительные заболевания полости носа, околоносовых полостей и глотки (синусит, гайморит, тонзиллит, аденоидит);
✓ состояния после перенесенных травм или операций в области полости носа или носоглотки;
✓ хронические заболевания бронхолегочной системы (хронический бронхит);
✓ частые срыгивания у детей первого года жизни. Молоко или молочная смесь (а вместе с ними и бактерии) при срыгивании иногда могут попадать через слуховую трубу в барабанную полость;
✓ кормление детей первых месяцев жизни в горизонтальном положении (риск попадания молочной смеси или грудного молока при срыгивании из носоглотки в полость среднего уха);
✓ перелеты самолетом в случае имеющихся у ребенка воспалительных изменений в носоглотке (риск нарушений в функциональном состоянии слуховой трубы и возникновения среднего отита при резких перепадах атмосферного давления во время подъема и спуска самолета);
✓ частые ныряния в водоемах (риск нарушений в функциональном состоянии слуховой трубы и возникновения среднего отита);
✓ нарушения в иммунной системе ребенка вследствие неблагоприятной микроэкологии жилища (плесень, духота и пр.) или экологии местности проживания, стресса, нерационального питания, переохлаждения и пр.;
✓ отказ от грудного вскармливания (согласно статистике, дети, находящиеся на грудном вскармливании, страдают острым средним отитом в 2 раза реже, чем дети, вскармливаемые молочными смесями);
✓ наследственная предрасположенность к заболеваниям отитом;
✓ пассивное курение.
Вместе с тем у детей раннего возраста инфекция из носоглотки в барабанную полость проникает через слуховую трубу гораздо чаще и легче, чем у взрослых, Последнее обусловлено нижеперечисленными анатомическими особенностями строения уха у детей первых 3–4 лет жизни.
✓ У детей раннего возраста (особенно на первом году жизни) евстахиева труба короче, шире и расположена более горизонтально, чем у взрослых. Как правило, наиболее часто инфекция проникает в среднее ухо через слуховую трубу при ОРЗ или сильном сморкании.
✓ В среднем ухе новорожденных и грудных детей вместо гладкой, тонкой слизистой оболочки имеется особая (миксоидная) ткань – рыхлая, студенистая соединительная ткань с малым количеством кровеносных сосудов, являющаяся благоприятной средой для развития болезнетворных бактерий (естественно, при условии их проникновения в барабанную полость).
✓ Барабанная перепонка у детей толще, чем у взрослых, что может способствовать более долгому и выраженному течению стадии гнойного отита.
Что происходит? Течение острого среднего отита обычно проходит три последовательных стадии (в некоторых случаях, например при своевременном и адекватном лечении + повезло – стадия гнойного отита может не развиваться):
✓ катаральный отит (как правило, антибиотики не применяются);
✓ гнойный отит (антибиотики являются основным, но не единственным, видом лечения),
✓ стадия выздоровления.
Первая стадия острого среднего отита – стадия катарального отита – период возникновения и начального развития болезни, в основе которого лежит накопление воспалительной жидкости в барабанной полости среднего уха.
Болезнь обычно начинается внезапно. Отит развивается, как правило, на фоне уже имеющихся воспалительных изменений в носовых ходах заболевшего простудой или ОРЗ ребенка.
Необязательно в первые дни простудного заболевания, но, как правило, через 5-14 дней после начала простуды, на фоне уже полученного временного благополучия в общем состоянии ребенка у него может вновь отмечаться повышение температуры тела, ребенок становится беспокойным, отказывается от еды.
Ведущей жалобой при классическом остром среднем отите является боль в ухе. Боль может иметь различный характер (стреляющая, ноющая, свербящая, колющая), но боль для острого среднего отита всегда отличается значительной выраженностью, интенсивность которой часто сравнивают с острой зубной болью.
Ребенок раннего возраста пронзительно кричит, трется о подушку головой, не может уснуть. При одностороннем поражении ребенок стремится занять вынужденное положение, лежа на больном ухе, иногда тянется к нему рукой, отказывается от пищи, так как сосание и глотание усиливают болевые ощущения.
Болевые ощущения при остром среднем отите объясняют давлением, оказываемым появляющейся воспалительной жидкостью на чувствительные окончания нервов слизистой оболочки барабанной полости. Чем больше объем выделяемой воспалительной жидкости внутри барабанной полости, тем значительнее может отмечаться боль в ухе, тем более выражена степень тяжести острого среднего отита.
Ушная боль может отдавать в зубы, висок и соответствующую половину головы, усиливаться при кашле и чихание, так как в эти моменты давление из-за накопившегося объема воспалительной жидкости внутри барабанной полости возрастает.
Болевые ощущения могут сохраняться в течение всех первых дней заболевания и практически сразу стихают на фоне начатого лечения или после прорывания гноя через барабанную перепонку.
Иногда (около трети всех случаев среднего отита) острый средний отит может развиваться и без такого яркого признака, как боль в ухе (особенно в начальном периоде простудных заболеваний). С другой стороны, боль в ушах может быть всего лишь отражением боли, возникающей при глотании в случае инфекционно-воспалительных заболеваний глотки (фарингит, тонзиллит или ангина) и не свидетельствовать о возникновении у ребенка собственно острого среднего отита. Последнее лишний раз указывает на необходимость врачебного осмотра с исследованием слухового прохода (лучше у ЛОР-врача).
Во время стадии катарального отита у ребенка, кроме повторяющихся болей в ухе, могут отмечаться:
✓ общая слабость;
✓ нарушения сна и аппетита;
✓ повышение температуры тела до 38–40 °C;
✓ жалобы на заложенность и шум в ухе;
✓ родители отмечают снижение слуха у ребенка (шепотная речь практически не воспринимается, разговорная речь слышна только непосредственно у ушной раковины), что восстанавливается достаточно медленно при выздоровлении (до 1–3 недель).
Течение острого среднего отита может ограничиться только стадией катарального отита и закончиться выздоровлением, но может (даже уже в первые сутки с начала заболевания) перейти в следующую стадию – острый гнойный средний отит.
Вторая стадия острого среднего отита – стадия гнойного отита – наступает обычно на 2-3-й день заболевания и характеризуется появлением внутри барабанной полости вместо воспалительной жидкости гноя, который может прорываться через барабанную перепонку и выделяться из слухового прохода наружу.
Размеры отверстия барабанной перепонки после прорыва гноя бывают различными – от небольшого точечного до более значительно выраженных.
Острота болевых ощущений в ухе после прорывания гноя через барабанную перепонку обычно сразу же снижается, уменьшение же выраженности других признаков болезни происходит несколько медленнее. Вначале снижается температура, затем постепенно улучшается общее состояние ребенка, улучшаются сон и аппетит. Шум в ухе и понижение слуха могут еще сохраняться до 1–3 недель.
После разрыва барабанной перепонки выделение гноя из уха обычно практически сразу прекращается. Иногда выделение гноя из слухового прохода может продолжаться еще несколько дней, что при условии неадекватного лечения может стать основой для развития хронического среднего отита.
В большинстве случаев острый гнойный средний отит заканчивается выздоровлением.
В третьей стадии заболевания – в стадии выздоровления – общее состояние ребенка нормализуется, его ничего не беспокоит, количество воспалительной жидкости или гноя внутри барабанной полости (или количество отделяемого из уха в случае прорывания гноя через барабанную перепонку) постепенно уменьшается, а затем совсем исчезает.
Барабанная перепонка вновь приобретает нормальные цвет и форму. Отверстие, через которое прорвался наружу гной, закрывается, и на его месте остается практически незаметный рубчик, целостность барабанной перепонки восстанавливается (обычно в течение 2 недель).
Отмечается постепенное восстановление слуха, шум в ухе исчезает. Общая продолжительность заболевания в среднем составляет 2–3 недели.
В большинстве случаев острый гнойный средний отит заканчивается выздоровлением: нормализуется общее состояние ребенка, полностью восстанавливаются слух и состояние барабанной перепонки (по результатам осмотра ЛОР-врача). Средние сроки выздоровления 2–3 недели, иногда до 4 недель.
К неблагоприятным исходам острого гнойного среднего отита относят переход заболевания в хроническую форму или развитие осложнений.
Основными признаками хронического среднего отита являются:
✓ незаживающее отверстие в барабанной перепонке;
✓ периодически возобновляющееся выделение гноя из уха (без нарушения общего состояния ребенка или с нарушением его общего состояния, повышением температуры тела, головной болью, болью в ухе и пр.).
Хронический отит может сопровождаться продолжительным снижением слуха.
Осложнения острого среднего отита (приводятся ниже) достаточно редки, но они могут наступить при несвоевременно начатом или неадекватном лечении, или при очень тяжелом течении заболевания.
✓ Нарушения слуха (или тугоухость). При остром среднем отите отмечается скопление внутри барабанной полости воспалительной жидкости или гноя, что может приводить к нарушению проведения звуковых колебаний к внутреннему уху. Такие нарушения чаще всего бывают временными и проходят обычно в течение 2–4 недель на фоне лечения отита.
✓ Переход инфекционно-воспалительного процесса из барабанной полости на кость, расположенную позади уха (сосцевидный отросток височной кости). При мастоидите (остром воспалении сосцевидного отростка височной кости) появляется боль в заушной области, кожа ее может краснеть и отекать.
✓ Переход инфекционно-воспалительного процесса из барабанной полости на оболочки головного мозга в полость черепа. При менингите (остром воспалении мозговой оболочки) возникают судороги, рвота, спутанность сознания и снижение двигательной активности заболевшего.
Правильная диагностика определяет назначение своевременного и адекватного лечения, что, в свою очередь, может облегчить тяжелое течение заболевания и привести к выздоровлению, предотвратить снижение слуха и развитие гнойных осложнений.
Кроме того, причиной болей в ухе могут являться не только отит, но и отдающие в ухо боли в горле, общие проявления лихорадки и пр., что требует совсем другого лечения и еще раз подтверждает важность проведения полноценного осмотра заболевшего ребенка (в частности, с помощью ЛОР-инструментов), врачебного наблюдения за его состоянием в динамике.
Диагноз острого среднего отита ставится на основании:
✓ соответствующих жалоб ребенка и его родителей;
✓ истории предыдущих заболеваний;
✓ проявлений данного заболевания;
✓ снижения слуха;
✓ данных осмотра врачом слухового прохода и состояния барабанной перепонки с помощью ЛОР-инструментов (покраснение, выбухание и ограничение подвижности барабанной перепонки), признаков наличия воспалительной жидкости или гноя в барабанной полости.
Вместе с тем осмотр барабанной перепонки с помощью ЛОР– инструментов у детей первых трех лет жизни достаточно сложен из-за возрастной узости наружного слухового прохода, почти горизонтального положения барабанной перепонки и дефицитом времени, необходимого для адекватного осмотра беспокойного ребенка, вырывающегося из рук взволнованной матери.
Иногда у детей в возрасте первых 1,5 года при подозрении на возникновение острого среднего отита предлагают использовать такой не совсем объективный диагностический прием, как осторожное надавливание пальцем на козелок ушной раковины – хрящевой выступ, находящийся впереди ушного слухового прохода (считается, что в более старшем возрасте диагностическая значимость этой пробы сводится к нулю). При выполнении данной пробы при среднем отите на стороне поражения будет возникать болевая реакция, ребенок заплачет и попытается отвернуться. Однако только осмотр ребенка ЛОР-врачом играет основную и решающую роль в постановке диагноза острый средний отит, а следовательно, и в назначении адекватного лечения.
Данные клинического анализа крови не имеют характерных для отита изменений, потому что в активной стадии заболевания острый средний отит, как и любой инфекционно-воспалительный процесс, может сопровождаться увеличением количества лейкоцитов, нейтрофилов, повышением значений СОЭ и т. д.
Особенности острого среднего отита у детей первого года жизни . Обычно острый средний отит у грудных детей наблюдается на фоне простудных заболеваний (или ОРЗ) с выраженными или продолжительными нарушениями в носоглотке и частых срыгиваний.
Воспалительный процесс в среднем ухе у грудных детей, как правило, двусторонний; прорывание гноя через барабанную перепонку и выделение гноя из уха наружу отмечается достаточно редко (так как барабанная перепонка у детей толще, чем у взрослых).
При возникновении среднего отита ребенок очень беспокоен, продолжительно плачет, плохо спит, может отмечаться повышение температуры тела до высоких значений. При поражении одного уха ребенок стремится занять вынужденное положение, лежа на больном ухе, иногда тянется к нему рукой. Укачивание на руках практически не помогает, от кормления грудью ребенок отказывается вследствие усиления боли в области уха во время сосания.
Что делать? Обратитесь за помощью к врачу (лучше всего к ЛОР-врачу) в следующих случаях:
✓ выраженное беспокойство ребенка, повторяющиеся жалобы на боли в ушах. У детей до 1,5 года косвенно о возможности воспаления уха можно судить по наличию болезненности в области козелка ушной раковины при дотрагивании пальцем (диагноз "отит" может поставить только врач);
✓ температура тела у ребенка повышается до высоких значений (некоторые виды бактерий могут вызывать воспаление среднего уха у человека, проявляющееся нормальными или невысокими значениями температуры тела), и вы ничем не можете объяснить причину лихорадки;
✓ из ушного слухового прохода вытекает желтая, коричневая или белая жидкость (но не ушная сера), что может указывать на нарушение целостности барабанной перепонки при развившемся гнойном воспалении уха;